A Hiperplasia Adrenal Congênita é uma doença autossômica recessiva muito presente nas provas de residência para Pediatria. Ela se caracteriza por um defeito na esteroidogênese adrenal. A forma mais comum (>90% dos casos) é a deficiência da enzima 21-hidroxilase (21-OHase).
Fisiopatologia: O “Efeito Gargalo”
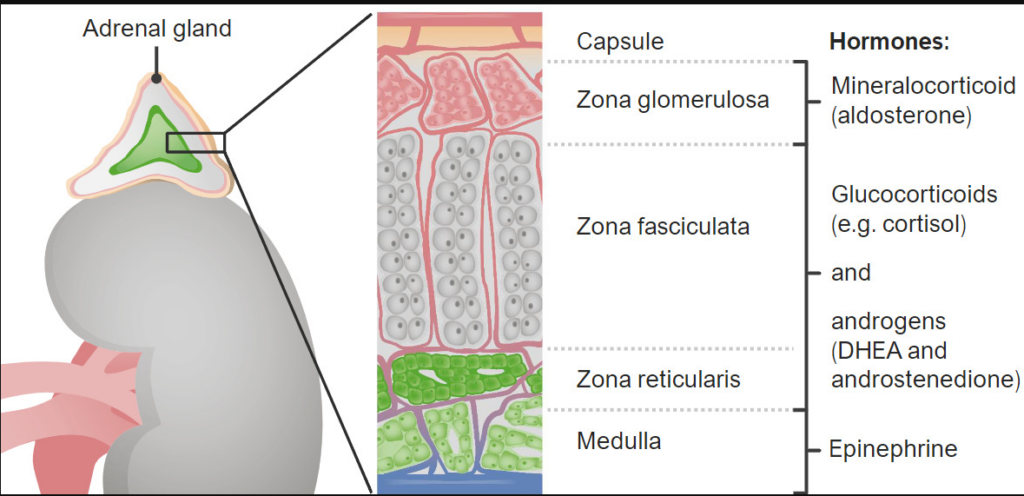
Para entender a clínica, é preciso visualizar o córtex adrenal dividido em três zonas funcionais, onde o colesterol é o substrato inicial:
- Zona Glomerulosa: Produz Aldosterona (regulação hidroeletrolítica).
- Zona Fasciculada: Produz Cortisol (metabolismo e resposta ao estresse).
- Zona Reticulada: Produz Androgênios (DHEA, Androstenediona).
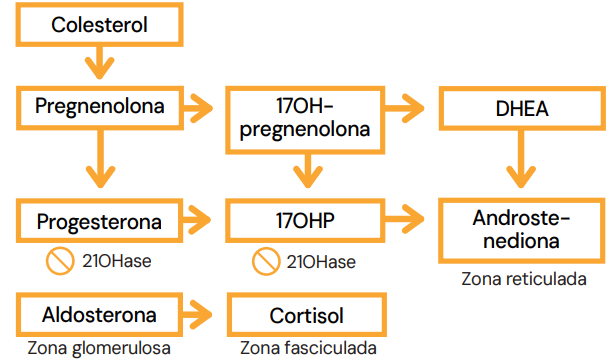
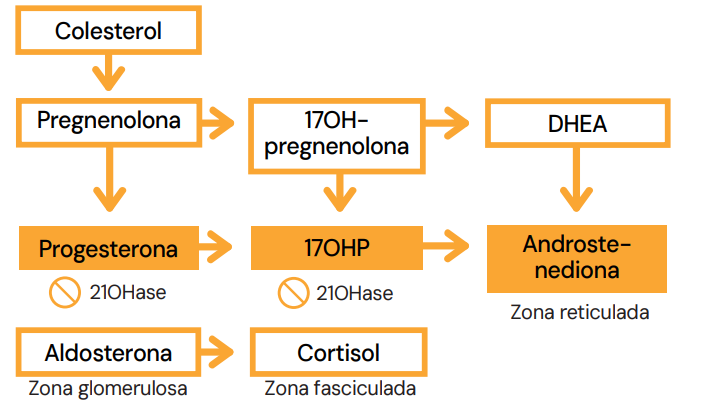
O Bloqueio da 21-Hidroxilase
A enzima 21-OHase é fundamental para a síntese de Aldosterona e Cortisol. Sua deficiência cria um bloqueio:
- Défice: Não há produção adequada de Cortisol e Aldosterona.
- Acúmulo: Os precursores anteriores ao bloqueio acumulam-se, sendo o principal marcador a 17-Hidroxiprogesterona (17-OHP).
- Desvio (Shunt): O excesso de 17-OHP é desviado para a única via livre: a produção de androgênios na zona reticulada.
- Hiperplasia: A falta de Cortisol elimina o feedback negativo no hipotálamo/hipófise → aumento do CRH e ACTH→ estímulo contínuo e crescimento (hiperplasia) da glândula adrenal.
Espectro Clínico
A gravidade depende da atividade enzimática residual.
Forma Clássica Perdedora de Sal (Grave)
Representa 75% dos casos clássicos. Atividade enzimática < 2%.
- Fisiopatologia: Ausência quase total de Cortisol e Aldosterona.
- Quadro Clínico: Virilização pré-natal. Ocorre a “Crise Adrenal” clássica entre a 2ª e 3ª semana de vida (10-14 dias).
- Sinais de Alarme: Vômitos (confundidos com refluxo ou estenose de piloro), desidratação grave, hipotensão e choque.
- Laboratório Crítico:
- Hiponatremia (Perda de Na+).
- Hipercalemia (Retenção de K+).
- Acidose Metabólica (Retenção de H+).
- Hipoglicemia (Falta de Cortisol).
Forma Clássica Virilizante Simples
Atividade enzimática residual de 3-7%.
- Fisiopatologia: Produção de Aldosterona suficiente para evitar a perda de sal, mas Cortisol insuficiente.
- Quadro Clínico: Virilização pré e pós-natal devido ao excesso de androgênios.
- Meninas: Ambiguidade genital ao nascer (clitoromegalia, fusão de lábios – Escala de Prader).
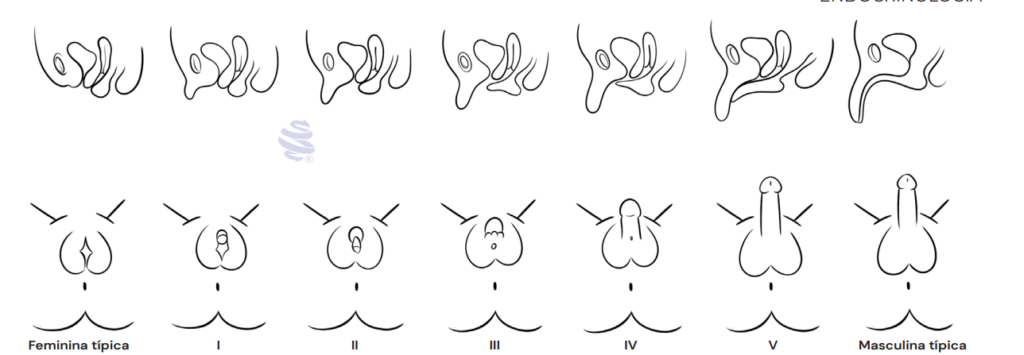
- Meninos: Genitália normal ao nascer, mas com virilização pós-natal (aumento do pênis, pubarca precoce, acne, voz grave).
- Crescimento: Estirão inicial rápido, mas fechamento precoce das epífises → Baixa estatura final.
Forma Não Clássica (Tardia)
É a forma mais leve. Aldosterona e Cortisol normais às custas de hiperestímulo.
- Quadro Clínico: Assintomática ao nascer. Na infância/adolescência surge pubarca precoce, hirsutismo, acne severa e irregularidade menstrual (mimetiza Síndrome dos Ovários Policísticos).
Diagnóstico e Triagem Neonatal
Teste do Pezinho (Triagem)
Dosagem de 17-OH-Progesterona (17-OHP) em sangue seco, coletado idealmente entre o 3º e 5º dia de vida.
- Interpretação e Armadilhas:
- Falso Positivo: Prematuridade, baixo peso, estresse perinatal (a adrenal do prematuro é imatura e produz mais andrógenos naturalmente).
- Falso Negativo: Uso de corticoides pela mãe na gestação ou coleta muito precoce (< 48h).
Confirmação Diagnóstica
Se a triagem for alterada, solicitar dosagem sérica de: 17-OHP, Cortisol, Androstenediona, Testosterona e Eletrólitos (Na, K).
- Genitália Atípica: Solicitar cariótipo (para diferenciar menina virilizada de menino criptorquídico) e USG pélvica.
Tratamento Crônico
O objetivo é repor os hormônios deficientes e suprimir o ACTH para frear a produção de androgênios.
- Glicocorticoide (Hidrocortisona): Droga de escolha na infância.
- Dose: 10-15~mg/m2/dia (dividido em 3 tomadas).
- Por que Hidrocortisona? Tem meia-vida curta e menor impacto negativo no crescimento ósseo comparada à prednisona ou dexametasona.
- Mineralocorticoide (Fludrocortisona): Para formas perdedoras de sal.
- Dose: 100-200~mcg/dia
- Suplementação de Sal (NaCl): 1 a 2g/dia até o início da introdução alimentar.
Ajuste de dose em situações de estresse
Em casos de febre, trauma ou cirurgia, a demanda de cortisol aumenta. O paciente não consegue responder a esse estresse.
- Conduta: Dobrar ou triplicar a dose de Hidrocortisona. Se houver vômitos, administrar Hidrocortisona endovenosa (100mg/m2).
Manejo da Crise Adrenal (Emergência)
A crise perdedora de sal é uma emergência com risco de vida. Memorize os “5 S” do tratamento:
- Support (Suporte): Monitorização cardíaca, acesso venoso, estabilização (MOVE).
- Salt (Sal/Volume): Expansão volêmica vigorosa com Soro Fisiológico 0,9% (para corrigir a hipovolemia e hiponatremia).
- Sugar (Açúcar): Correção da hipoglicemia.
- Steroids (Esteroides): Hidrocortisona em dose de ataque (100mg/m2 EV). Não usar outros corticoides de início pois a hidrocortisona tem efeito mineralocorticoide também.
- Search (Busca): Investigar o fator desencadeante (infecção, má adesão, etc.).
Seguimento Ambulatorial
O monitoramento visa evitar o avanço da idade óssea (sinal de tratamento insuficiente e excesso de androgênios) e a Síndrome de Cushing iatrogênica (excesso de tratamento).
- Crescimento: Monitorar velocidade de crescimento e RX de idade óssea.
- Cirurgia: Em meninas virilizadas, pode-se indicar clitoroplastia ou correção do seio urogenital.
Como conquistar a aprovação na residência?
Quer alcançar a aprovação nas provas de residência médica? Então seja um MedCofer! Aqui te ajudaremos na busca da aprovação com conteúdos de qualidade e uma metodologia que já aprovou mais de 35 mil residentes no país! Por fim, acesse o nosso canal do youtube para ver o nosso material.
