
No início de 2026 tivemos a surpresa da publicação de mais uma atualização de sepse
pediátrica pelo guideline mais reconhecido internacionalmente: Surviving Sepsis Campaign.
Na última atualização de 2024, houve uma grande reviravolta quanto à classificação de
sepse na população pediátrica, inserindo o Escore de Phoenix na prática diária do pediatra do setor de emergência e UTI. Entretanto, algumas lacunas foram deixadas em aberto, especialmente quanto a triagem – o Escore de Phoenix foi desenvolvido para diagnosticar casos graves, com disfunções orgânicas severas e alto risco de morbi mortalidade; por outro lado, a grande revolução do tratamento da sepse foi o diagnóstico e tratamento precoce.
Para solucionar parcialmente este problema e consolidar o Surviving Sepsis Campaign de
2020, nosso último guideline de manejo da sepse pediátrica, foi lançada a publicação de
2026.
Novas definições do Guideline de manejo da Sepse Pediátrica
Agora foram adicionadas mais 3 definições:
- Sepse: quadro infeccioso grave com disfunções orgânicas estabelecidas;
- Choque séptico: sepse com disfunção cardiovascular ou perfusão inadequada;
- provável sepse: quadro clínico compatível, sem foco infeccioso confirmado;
- Choque séptico suspeito: choque sem etiologia confirmada, porém infecção
suspeita; - Choque séptico com hipoperfusão persistente: manutenção de sinais de choque
após medidas iniciais de volume, droga vasoativa, antibiótico e ajustes metabólicos.
O screening de sepse de forma generalizado deixou de ser recomendado, apesar de ser
reconhecida a importância da detecção precoce; para isso, utilizar protocolos de triagem
próprios a cada serviço, com olhar especial para o lactato, que era uma ferramenta de
seguimento evolutivo dos pacientes apenas, porém desde a atualização de 2024 tornou-se
fundamental inclusive na classificação de choque séptico (marcador de gravidade).
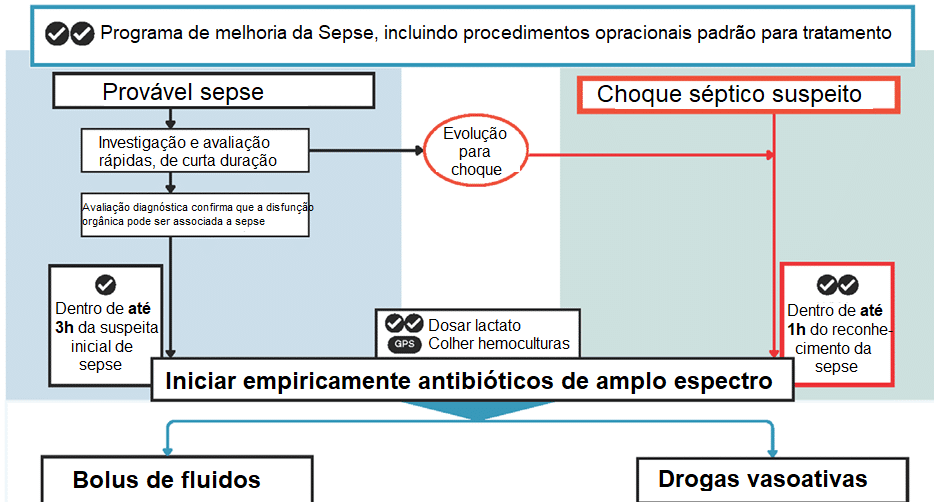
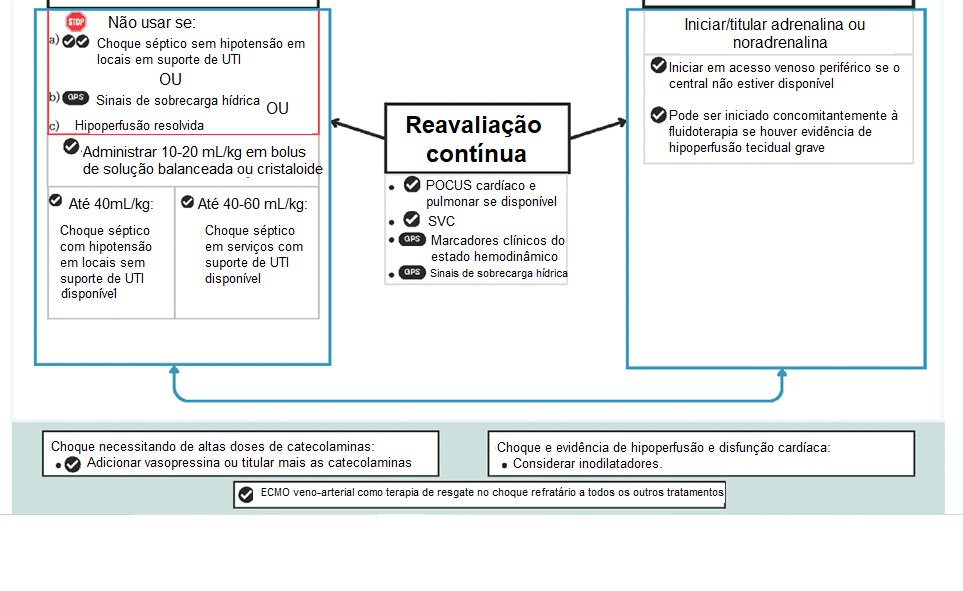
Alterações no tratamento
O tratamento não sofreu nenhuma alteração, mas foram adicionadas algumas observações
quanto ao manejo desses pacientes:
- Manter antibioticoterapia de amplo espectro (início em 1h nos casos de choque e em 3h sem sinais de choque, mesmo nos casos não confirmados), sem preferência quanto à duração de infusão;
- Recomendada a consulta de um infectologista no ajuste de antibioticoterapia utilizar métodos de ultrassonografia point-of-care para avaliação do doente e monitorização do tratamento, além da avaliação clínica e multiparamétrica habitual;
- Sugerido monitorização da saturação venosa central e voltar a objetivar SVC acima de 70%, sem recomendação de outras monitorizações avançadas ou invasivas;
- Não há recomendação de perfil hemodinâmico ou outras indicações para preferência de droga vasoativa (entre adrenalina e noradrenalina) e a tendência é iniciar precocemente, mesmo antes do término do volume de expansão ou da aquisição do cateter venoso central;
- Segue a recomendação de início de corticoide na suspeita de insuficiência adrenal relativa.
- Quanto à ventilação mecânica, segue a indicação pelo profissional condutor do caso, com recomendação de buscar parâmetros mais protetores, porém fica clara a preferência pela hipoxemia permissiva (satO2 88 – 92%), mesmo diante do cenário de choque ou hipermetabolismo.
- Mantido o questionamento sobre o benefício do tratamento da febre (comportamento fisiológico de controle infeccioso), assim como ausência de evidência suficiente quanto suspensão ou manutenção da imunossupressão de pacientes usuários crônicos; também não há evidência para utilização de estimuladores imunológicos ou imunossupressão adicional em casos de hiperferritinemia.
Por fim, seguem as recomendações de reabilitação precoce, com maior ênfase no trabalho personalizado ao caso de cada paciente, e seguimento ambulatorial.
Apesar de muito mais específica, foi modificada radicalmente a recomendação sobre o modo ideal de se dialisar o paciente séptico para modalidade de alto fluxo.
Observando as contra-indicações, uso de procalcitonina foi contraindicado para descalonamento de antibiótico. Medicações que foram contra-indicadas: angiotensina-2, azul de metileno, levotiroxina, vitamina C, vitamina B1, vitamina D.
Não foram revisadas as recomendações nutricionais (incluindo uso de protetor gástrico) e transfusionais, ficando a orientação de guiar estes tratamentos por guidelines específicos.
Tabela comparativa entre recomendações 2020 x 2026 nos quesitos atualizados:
| 2020 | 2026 |
| Screening sistemático | Não triar generalizadamente, mas utilizar protocolos locais de reconhecimento e tratamento |
| Lactato apenas no seguimento, em forma de tendências | Lactato na estratificação de gravidade e para guiar manejo |
| Colher culturas antes do ATB, se não ocasionar atrasos significativos | Colher culturas antes do ATB, se não ocasionar atrasos significativosNão há dados para recomendar uso de testes moleculares |
| Tempo de início de ATB:sepse: até 3h choque: 1ª hora | Tempo de início de ATB:provável sepse: até 3hchoque séptico suspeito: 1ª hora |
| Otimizar dose de ATB pelo PK/PD | No uso de beta-lactâmicos, não há evidência para alteração posologia |
| Avaliar possibilidade de descalonamento de ATB diariamente, estipulando duração prevista de acordo com as características do foco infeccioso | Não usar o valor da procalcitonina para programar descalonar ATB;Consultar o infectologista rotineiramente; |
| Alvo de PAM p5-p50 Não utilizar apenas dados clínicos para classificar o choque em quente ou frio | Alvo de PAM p5-p50Monitorizar também FC, tempo de enchimento capilar, temperatura das extremidades, qualidade dos pulsos, nível de consciência e débito urinário. |
| Utilizar ferramentas avançada para monitorização hemodinâmica (débito ou índice cardíaco, resistência vascular sistêmica, SVC) | Alvo de SVC > 70% Não há evidência para recomendar monitorização avançada em crianças sépticas. Usar o POCUS para guiar ressucitação |
| Iniciar DVA após 40-60mL/kg de expansão Preferir adrenalina a dopamina no choque frio; preferir noradrenalina a dopamina no choque quente. | Iniciar DVA durante ou após fase de expansão inicial (até 40mL/kg) Usar adrenalina ou noradrenalina Pode iniciar em acesso periférico |
| Realizar teste com VNI para pacientes com boa resposta inicial ao tratamento Na VMI, utilizar parâmetros protetores (ventilação de PARDS) | Ajustar parâmetros ventilatórios para atingir saturação 88-92% (estratégia conservadora) |
| O uso de hidrocortisona não deve restabelecer a estabilidade hemodinâmica | Usar hidrocortisona em suspeita de insuficiência adrenal; não há evidência de quando iniciar. |
| Não usar insulina para manter glicemia < 140 mg/dL | Não há evidência para recomendar reposição de bicarbonato |
| Indicação precoce de diálise na falha de outros métodos. Se necessário, usar hemofiltração padrão. | Evitar oferta excessiva de fluidos e, se necessário, realizar medidas ativas para remoção de fluidos. Se necessário, usar hemofiltração de alto fluxo. |
O método que te aprova!
Quer alcançar a aprovação nas provas de residência médica? Então seja um MedCofer! Aqui te ajudaremos na busca da aprovação com conteúdos de qualidade e uma metodologia que já aprovou mais de 20 mil residentes no país! Por fim, acesse o nosso canal do youtube para ver o nosso material.

