A Miastenia Gravis é uma doença autoimune no qual o corpo produz anticorpos que provocam uma alteração na comunicação entre o sistema nervoso e o músculo. Assim, a pessoa apresenta fraqueza muscular que piora durante o dia ou após esforços físicos.
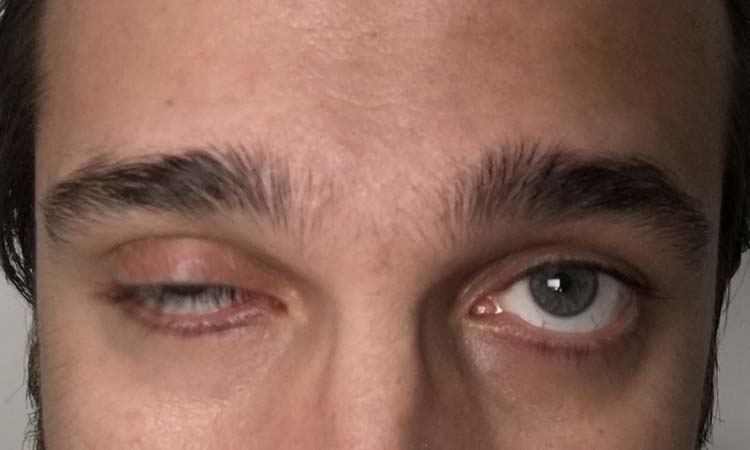
Quais são os sintomas da Miastenia Gravis?
Os sintomas variam de leves a severos, dependendo do grau da doença. Entre os mais comuns, estão:
- Fraqueza muscular;
- Pálpebra caída;
- Visão dupla;
- Dificuldade para falar, mastigar e engolir.
É válido ressaltar que os sintomas podem piorar com atividade física e melhorar com repouso.
Quais são os primeiros sinais da miastenia gravis?
Os primeiros sinais da Miastenia gravis são:
- Fraqueza muscular;
- Fadiga muscular;
- Alterações nas expressões faciais;
- Dificuldade para engolir.
Como reconhecer uma crise miastênica?
Uma crise miastênica é caracterizada pelo agravamento da fraqueza muscular podendo levar a problemas respiratórios e de deglutição grave. Os principais sinais de alerta são:
- Fraqueza muscular severa e generalizada;
- Dificuldade respiratória;
- Dificuldade na fala;
- Queda de uma ou ambas pálpebras.
Como é feito o diagnóstico da Miastenia Gravis?
Para diagnosticar a Miastenia Gravis, existem diversos exames para serem realizados, como:
- Teste do gelo: é aplicado um cubo de gelo na pálpebra do paciente por alguns minutos. Se caso houver uma melhora na queda, é um indicativo de miastenia.
- Teste de repouso: neste teste ocorre a avaliação da fraqueza muscular do paciente após repouso.
- Eletroneuromiografia: este teste avalia a atividade elétrica dos músculos, detectando a falha na transmissão neuromuscular característica da doença;
- Anticorpos anti-AChR: aqui ocorre a pesquisa de anticorpos contra o receptor de acetilcolina (AChR) no sangue;
- Exames de imagem: Tomografia ou ressonância magnética avaliam o timo.
Diferença entre Miastenia Gravis e outras doenças neuromusculares
A Miastenia Gravis é uma doença autoimune que causa fraqueza muscular flutuante, especialmente nos músculos oculares, faciais e bulbares.
Nas miopatias, como distrofias musculares e polimiosite, a fraqueza é constante, simétrica e predominante em músculos proximais, sem flutuação durante o dia. A sensibilidade permanece normal, mas a creatina quinase (CK) costuma estar elevada e o eletromiograma mostra padrão miopático. Os sintomas oculares são raros.
Nas neuropatias periféricas, como Guillain-Barré ou neuropatia diabética, há fraqueza geralmente simétrica associada a alterações sensitivas e redução ou perda dos reflexos. A fraqueza pode ser distal ou proximal, mas não apresenta melhora com repouso. O exame eletrofisiológico evidencia lesão nervosa.
Para diferenciar a miastenia das outras doenças, são importantes os exames sorológicos (anticorpos anti-AChR), o teste de estimulação repetitiva com EMG (que mostra decremento em MG) e a resposta clínica ao uso de anticolinesterásicos, que melhora os sintomas na MG, mas não nas miopatias ou neuropatias.
Qual é o tratamento para a Miastenia Gravis?
O tratamento da Miastenia Gravis envolve várias abordagens para controlar os sintomas e modular a resposta imunológica. A piridostigmina, um inibidor da acetilcolinesterase, é usada para melhorar a transmissão neuromuscular, aliviando a fraqueza muscular.
Os corticóides são frequentemente utilizados para suprimir a atividade autoimune, principalmente em casos moderados a graves. Quando necessário, outros imunossupressores como azatioprina ou micofenolato podem ser adicionados para reduzir a dose de corticoide e controlar a doença a longo prazo.
Em crises miastênicas ou formas graves, a imunoglobulina endovenosa (IVIG) e a plasmaférese são usadas para remover ou neutralizar os anticorpos circulantes rapidamente, proporcionando melhora clínica em poucos dias.
Por fim, a timectomia é indicada principalmente em pacientes com timoma ou MG generalizada, pois pode reduzir a produção de autoanticorpos e levar a remissão ou melhora sustentada da doença. A decisão pela cirurgia depende do quadro clínico e da presença de alterações na imagem do timo.
Tem como prevenir a miastenia?
Não há como prevenir a miastenia, pois sua causa não é totalmente definida e tem uma natureza autoimune. Entretanto, há medidas que podem ajudar, como:
- Manter um estilo de vida saudável;
- Aderir ao tratamento;
- Evitar fatores desencadeantes: como medicamentos e fatores ambientais.
Como manejar casos refratários
Em casos refratários de Miastenia Gravis, quando os tratamentos convencionais não controlam adequadamente os sintomas, é necessário intensificar a terapia. Uma opção importante é o uso de anticorpos monoclonais, como o eculizumabe, que bloqueia a ativação do complemento, reduzindo a destruição da junção neuromuscular.
Outra alternativa é o rituximabe, um anticorpo anti-CD20 que depleta células B produtoras de autoanticorpos, especialmente útil em pacientes com anticorpos anti-MuSK ou formas graves e refratárias.
Além disso, pode-se considerar a otimização das doses de imunossupressores ou a associação de diferentes drogas, sempre monitorando os efeitos colaterais. Em alguns casos, a plasmaférese ou a IVIG podem ser usadas periodicamente como terapia de manutenção para controlar crises recorrentes.
Quem tem miastenia pode ter uma vida normal?
Pessoas com Miastenia Gravis podem levar uma vida próxima do normal, especialmente com diagnóstico precoce e tratamento adequado. O controle dos sintomas permite que a maioria realize atividades diárias e profissionais com boa qualidade de vida, embora cuidados contínuos sejam essenciais.
O acompanhamento neurológico regular é fundamental para ajustar a medicação, prevenir crises e monitorar efeitos colaterais. A fisioterapia especializada ajuda a manter a força muscular, melhorar a resistência e evitar complicações como atrofias e fadiga excessiva.
Além disso, é importante evitar fatores que desencadeiam crises, como infecções, estresse, uso de medicamentos contraindicados e esforços físicos extremos. A educação do paciente e da família sobre sinais de agravamento contribui para intervenções rápidas e eficazes.
Por fim, o suporte multidisciplinar, incluindo psicologia, fonoaudiologia e nutrição, pode melhorar ainda mais a qualidade de vida, promovendo bem-estar físico e emocional ao longo do tempo.
Impactos na qualidade de vida de pessoas com Miastenia Gravis
O impacto na qualidade de vida refere-se à percepção individual do bem-estar e envolve diversos aspectos da vida, desde saúde física e satisfação no trabalho e nos relacionamentos, podemos citar também:
- Fadiga e fraqueza muscular – Cansaço intenso e redução da força dificultam atividades cotidianas como subir escadas, caminhar longas distâncias ou carregar peso.
- Limitações na fala e mastigação – A fraqueza dos músculos faciais e da deglutição pode dificultar a alimentação e a comunicação, impactando o convívio social.
- Visão dupla ou turva – A diplopia e a ptose palpebral podem atrapalhar leitura, direção e uso de telas.
- Dependência de pausas e planejamento – A necessidade de intercalar descanso com atividades altera a rotina e a produtividade.
- Restrição de atividades físicas e lazer – Exercícios intensos ou certos hobbies podem se tornar inviáveis ou precisar de adaptações.
- Efeitos colaterais dos medicamentos – Corticoides e imunossupressores podem causar ganho de peso, alterações de humor, infecções e osteoporose.
- Impactos emocionais – Ansiedade, medo de crises e frustração com as limitações podem afetar o bem-estar psicológico.
- Preocupação constante com crises – O risco de crise miastênica (que pode exigir hospitalização) influencia a sensação de segurança e liberdade.
Miastenia Gravis tem cura?
Não há cura definitiva para a Miastenia Gravis, entretanto, há controle eficaz com tratamento adequado.
Conquiste sua aprovação com a MedCof!
A MedCof vai além da preparação para as provas: oferece uma formação sólida nos pilares teóricos, clínicos e práticos que realmente importam tanto para a residência quanto para a atuação médica no dia a dia. Aqui, você estuda com foco, profundidade e propósito.
