
A abordagem do paciente intoxicado é um desafio diagnóstico. Frequentemente, a história clínica é escassa ou não confiável. O médico deve, portanto, usar o exame físico minucioso para identificar a Toxissíndrome (conjunto de sinais e sintomas fisiológicos) e guiar o tratamento empírico antes mesmo da confirmação laboratorial.
O que são intoxicações exógenas?
A Intoxicação Exógena é definida como um conjunto de efeitos nocivos ao organismo produzidos pela interação de um ou mais agentes tóxicos com o sistema biológico, representados por manifestações clínicas ou laboratoriais que revelam desequilíbrio orgânico.
Sistematização do Atendimento Inicial
Antes de focar no antídoto, garanta a estabilidade do paciente. O manejo segue o Checklist Toxicológico:
- Estabilização (ABCDE): Monitorização contínua, acesso venoso, proteção de via aérea se Glasgow < 8.
- Anamnese Dirigida (SAMPLA):
- Agente: Qual substância? Tempo decorrido? Intencional ou acidental?
- Antecedentes: Comorbidades psiquiátricas? Acesso a medicamentos? Ocupação (agricultor?).
- Exame Físico “Chave”: O diagnóstico diferencial baseia-se em 3 pilares:
- Pupilas: Miose vs. Midríase.
- Sinais Vitais: Bradicardia/Hipotensão vs. Taquicardia/Hipertensão.
- Pele/Mucosas: Seca vs. Úmida (Diaforese).
Síndrome Colinérgica: A “Tempestade Úmida”
Decorre da hiperestimulação dos receptores de acetilcolina (muscarínicos e nicotínicos), geralmente por inibição da enzima Acetilcolinesterase.
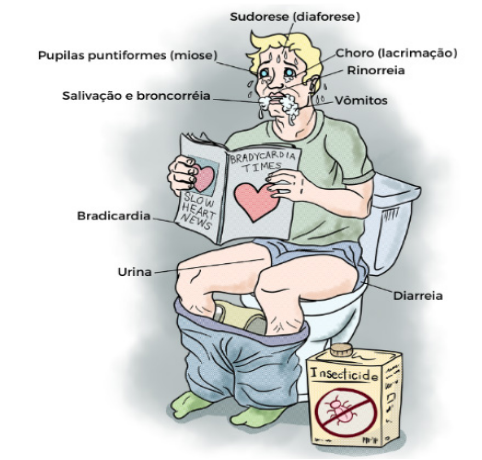
- Etiologia: Organofosforados, Carbamatos (“chumbinho”), inseticidas, pilocarpina.
- Quadro Clínico (Hiperatividade Parassimpática): O paciente apresenta-se “molhado”.
- Muscarínicos: Miose puntiforme, Sialorreia, Broncorreia (secreção pulmonar copiosa), Lacrimejamento, Diarreia, Vômitos, Bradicardia.
- Nicotínicos: Fasciculações musculares, fraqueza, paralisia (incluindo diafragmática).
- Manejo Avançado:
- Atropina: Antagonista muscarínico. Meta: Secar secreções pulmonares (atropinizar), não necessariamente reverter a miose. Dose: 1-2 mg EV, dobrando a cada 5 min se necessário.
- Pralidoxima: Reativador da colinesterase (atua na causa, revertendo efeitos nicotínicos como fasciculações).
Síndrome Anticolinérgica: O “Paciente Seco e Quente”
Ocorre pelo bloqueio competitivo dos receptores muscarínicos, impedindo a ação da acetilcolina.
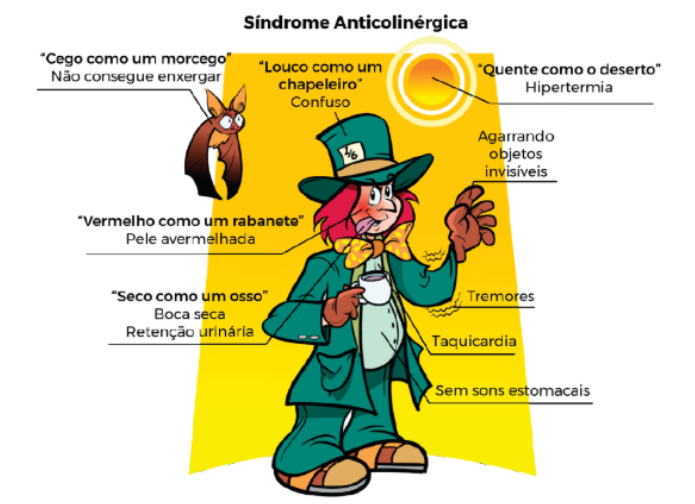
- Etiologia: Antidepressivos Tricíclicos (Amitriptilina), Anti-histamínicos, Atropina, Escopolamina, Antipsicóticos.
- Mnemônico Clássico:
- “Cego como um morcego” (Midríase, visão turva).
- “Louco como um chapeleiro” (Agitação, delírio, alucinações).
- “Vermelho como um rabanete” (Flushing cutâneo).
- “Seco como um osso” (Boca seca, pele seca, retenção urinária/fecal).
- “Quente como o deserto” (Hipertermia).
- Pérola de ECG (Tricíclicos): Alargamento do QRS (>100ms) e onda R proeminente em aVR indicam bloqueio de canais de sódio e risco iminente de arritmias.
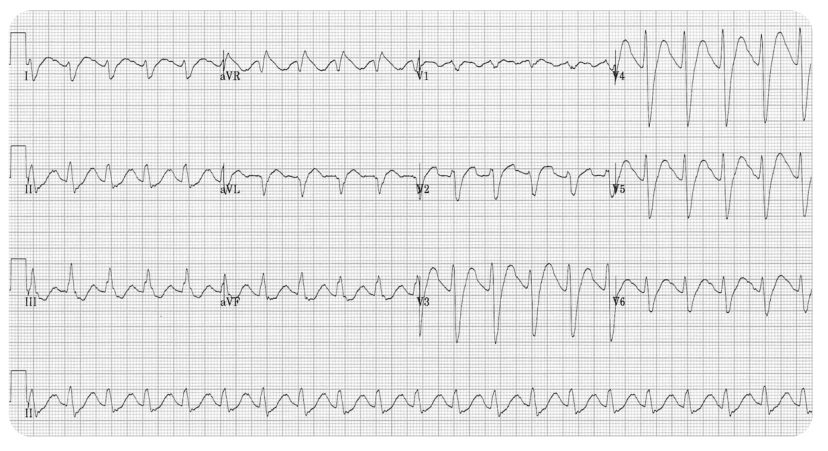
- Manejo Avançado:
- Bicarbonato de Sódio: Mandatório se QRS alargado ou arritmias ventriculares.
- Benzodiazepínicos para agitação. Evitar neurolépticos (podem piorar efeitos anticolinérgicos e baixar limiar convulsivo).
Síndrome Adrenérgica (Simpatomimética): O “Estado Hipermetabólico”
Causada pela descarga direta de catecolaminas ou inibição de sua recaptação.
- Etiologia: Cocaína, Crack, Anfetaminas, Ecstasy.
- Quadro Clínico: Semelhante à anticolinérgica (Midríase, Taquicardia, Hipertensão, Agitação), mas com uma diferença crucial: a presença de DIAFORESE (SUDORESE) profusa.
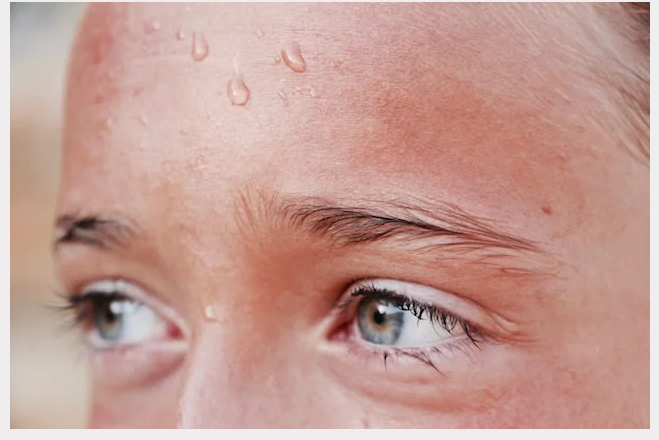
- Complicações: Infarto Agudo do Miocárdio (vasoespasmo), AVC hemorrágico, Rabdomiólise, Hipertermia Maligna.
- Manejo Avançado:
- Benzodiazepínicos: Droga de escolha para sedação e controle da taquicardia/hipertensão.
- Resfriamento: Medidas físicas agressivas se hipertermia.
Nota: Evitar Beta-bloqueadores isolados (risco de “efeito alfa sem oposição”, piorando a hipertensão).
Síndrome Opioide: A “Tríade da Depressão”
Intoxicação por agonistas dos receptores opioides (mu, kappa, delta), causando depressão global do SNC.
- Etiologia: Morfina, Heroína, Fentanil, Metadona, Tramadol, Oxicodona.
- Tríade Clássica:
- Coma (Rebaixamento do nível de consciência).
- Depressão Respiratória (Bradipneia severa, FR < 12).
- Miose Puntiforme (Pupilas “alfinete”).
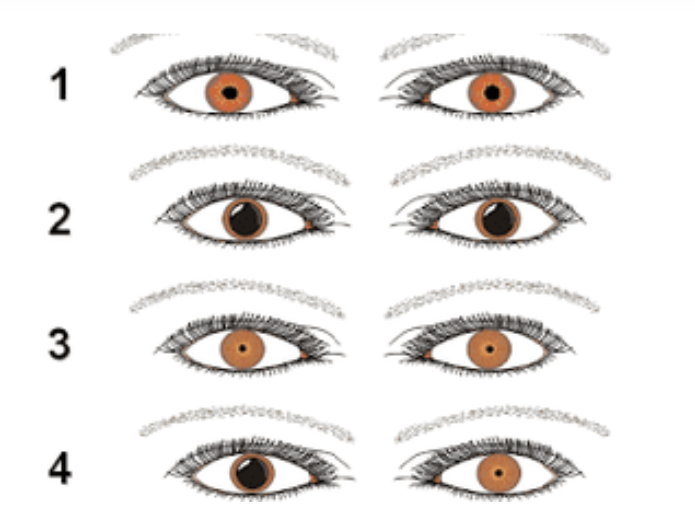
- Manejo Avançado:
- Naloxona: Antagonista opioide competitivo.
- Dose: 0,4 mg a 2 mg EV em bolus. Pode ser repetida a cada 2-3 min. O objetivo é restaurar a respiração espontânea, não necessariamente acordar o paciente totalmente (risco de abstinência aguda e agitação).
Síndrome Hipnótico-Sedativa: O “Coma Calmo”
Potencialização do efeito inibitório do GABA. Clinicamente, assemelha-se à síndrome opioide, mas com sinais vitais menos deprimidos e pupilas variáveis.
- Etiologia: Benzodiazepínicos (Diazepam, Clonazepam), Álcool, Barbitúricos, Anticonvulsivantes.
- Quadro Clínico: Sonolência, fala arrastada (disartria), Nistagmo (comum em álcool e fenitoína), Ataxia (marcha ebriosa), Hiporreflexia.
- Diferencial: Pupilas geralmente normais ou levemente mióticas (não puntiformes). Sinais vitais estáveis a menos que haja co-ingestão.
- Manejo Avançado:
- Suporte (Ventilatório e Hemodinâmico).
- Flumazenil: Antagonista de Benzodiazepínicos.
- Alerta: Uso controverso. Contraindicado em pacientes com uso crônico de benzodiazepínicos (risco de convulsão por abstinência) ou suspeita de co-ingestão de antidepressivos tricíclicos. Na dúvida, priorize o suporte.

Resumo Comparativo para Diagnóstico Diferencial
| Parâmetro | Colinérgica | Anticolinérgica | Adrenérgica | Opioide |
| Pupilas | Miose | Midríase | Midríase | Miose Puntiforme |
| Pele | Sudoreica | Seca e Quente | Sudoreica | Fria |
| FC / PA | Bradicardia / Hipotensão | Taquicardia / Hipertensão | Taquicardia / Hipertensão | Bradicardia / Hipotensão |
| Ruídos Hidroaéreos | Aumentados | Diminuídos / Ausentes | Aumentados | Diminuídos |
| Antídoto | Atropina / Pralidoxima | Bicarbonato (Tricíclicos) | Benzodiazepínicos | Naloxona |
Como conquistar a aprovação na residência?
Quer alcançar a aprovação nas provas de residência médica? Então seja um MedCofer! Aqui te ajudaremos na busca da aprovação com conteúdos de qualidade e uma metodologia que já aprovou mais de 35 mil residentes no país! Por fim, acesse o nosso canal do youtube para ver o nosso material.

