
A morte encefálica, ou morte cerebral, consiste na perda irreversível das funções do cérebro e do tronco encefálico. A causa ocorre pelo aumento da pressão intracraniana devido ao edema ou pelo cessar da circulação sanguínea. Para diagnosticar é preciso seguir um protocolo criado especialmente para esse momento.
Quais são as características da morte encefálica?
As principais características da morte encefálica são:
- Irreversibilidade — a perda da função encefálica é definitiva, sem possibilidade de recuperação por qualquer tratamento médico disponível.
- Perda de todas as funções cerebrais e do tronco encefálico — inclui ausência de consciência, atividade elétrica cortical e reflexos do tronco (como reflexo pupilar, corneano e oculocefálico).
- Ausência de respiração espontânea — confirmada pelo teste de apneia, que demonstra a incapacidade de iniciar movimentos respiratórios mesmo diante do aumento do CO₂ no sangue.
- Origem conhecida e causa estabelecida — é necessário identificar uma lesão estrutural ou condição clínica capaz de justificar a falência encefálica (ex.: trauma cranioencefálico grave, AVC extenso, anóxia).
- Exclusão de causas reversíveis — como hipotermia, intoxicação por drogas depressoras do sistema nervoso central, distúrbios metabólicos ou hipotensão grave.
- Comprovação por exame clínico neurológico — realizado por médicos habilitados, em mais de uma avaliação e com intervalo mínimo determinado por lei/protocolo.
- Possibilidade de manutenção artificial — apesar da morte encefálica, é possível manter o funcionamento de órgãos temporariamente com ventilação mecânica e suporte hemodinâmico.
- Critério legal de morte — no Brasil e em vários países, o diagnóstico de morte encefálica é equivalente à morte para fins jurídicos, éticos e de transplante de órgãos.
Definição legal da morte encefálica
De acordo com a resolução do CFM Nº 2.173/2017, a morte encefálica é definida como a cessação completa e irreversível de todas as funções cerebrais, incluindo a atividade do tronco cerebral. A única atividade espontânea é a cardiovascular. Isso significa que o cérebro não é mais capaz de controlar as funções vitais do corpo, como a respiração e a circulação, portanto há a deterioração clínica e neurológica do indivíduo. Os únicos reflexos presentes são aqueles mediados pela medula espinal.
Diagnóstico da morte encefálica
O diagnóstico é estabelecido com base em critérios clínicos obrigatórios e exames confirmatórios, conforme protocolo oficial:
- Coma não perceptivo — ausência total de reatividade supraespinhal.
- Testes clínicos de tronco encefálico — ausência dos reflexos fotomotor, corneopalpebral, oculocefálico, vestibulocalórico e de tosse.
- Teste de apneia — demonstra ausência de respiração espontânea diante de hipercapnia controlada.
Os exames confirmatórios realizados para comprovar ausência de atividade cerebral são:
- Angiografia cerebral — mostra ausência de fluxo sanguíneo cerebral.
- Eletroencefalograma (EEG) — registra ausência de atividade elétrica cortical.
- Outros exames de fluxo cerebral — conforme disponibilidade e protocolos locais.
E os requisitos de avaliação envolvem:
- Testes clínicos e confirmatórios realizados por dois médicos capacitados, sendo um especialista (intensivista, neurologista, neurocirurgião ou emergencista).
- Nenhum dos avaliadores pode integrar a equipe de transplantes.
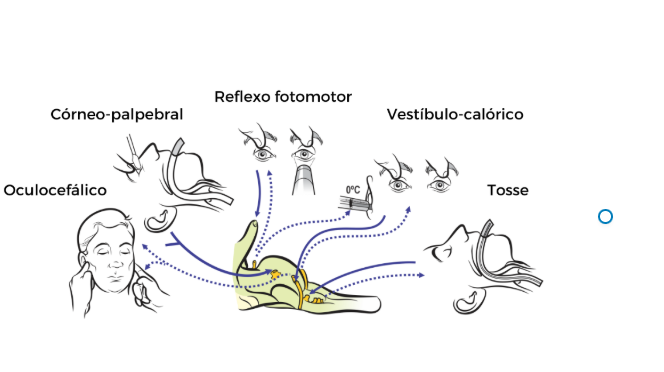
Testes clínicos para avaliação de reflexos do tronco encefálico
No diagnóstico de morte encefálica, a avaliação neurológica inclui a verificação da ausência de reflexos mediados pelo tronco encefálico. Esses testes permitem confirmar a falência funcional dessa região. Os principais são:
- Reflexo fotomotor (pupilar à luz) — avalia a contração da pupila em resposta à luz direta. Ausência de resposta indica falha no mesencéfalo.
- Reflexo corneopalpebral — estimulação da córnea com algodão ou gaze deve provocar fechamento das pálpebras. Ausência indica lesão pontual.
- Reflexo oculocefálico (“olhos de boneca”) — movimento rápido da cabeça para os lados ou verticalmente deve gerar movimento ocular compensatório. Ausência indica comprometimento do tronco encefálico.
- Reflexo vestíbulo-calórico — irrigação do conduto auditivo externo com água fria (ou morna) deve gerar desvio ocular para o lado estimulado. Ausência sugere lesão no tronco encefálico.
- Reflexo de tosse — estimulação da traqueia ou brônquios (geralmente por aspiração endotraqueal) deve provocar tosse ou movimento respiratório reflexo. Ausência indica falha bulbar.
Teste de apneia: procedimentos e interpretação
O teste de apneia é etapa essencial no diagnóstico de morte encefálica, avaliando a ausência de respiração espontânea diante de hipercapnia controlada. Antes de realizá-lo, o paciente deve estar em condições adequadas:
- Temperatura ≥ 35 °C;
- Pressão arterial sistólica ≥ 100 mmHg (ou PAM ≥ 65 mmHg);
- Saturação ≥ 95%;
- Equilíbrio metabólico.
É necessário ventilar com FiO₂ 100% por 10 minutos para garantir PaO₂ > 200 mmHg e prevenir hipóxia durante o procedimento.
O teste consiste em desconectar o ventilador, mantendo oxigenação por cateter intratraqueal ou CPAP, e observar por até 8–10 minutos a presença de movimentos respiratórios.
As coletas de gasometria arterial são feitas no início e no final do teste. Durante o procedimento, é fundamental monitorar o paciente continuamente, interrompendo se houver instabilidade grave ou queda acentuada da saturação.
O resultado é positivo para morte encefálica quando não há movimentos respiratórios e a PaCO₂ final é ≥ 55 mmHg ou aumentou ≥ 20 mmHg em relação ao basal. É negativo se houver qualquer esforço ventilatório antes de atingir os critérios. Considera-se inconclusivo quando o teste é interrompido por instabilidade ou hipoxemia sem atingir parâmetros, devendo ser repetido ou substituído por exame confirmatório.
Em pacientes especiais, ajustes são necessários: na DPOC ou hipercapnia crônica, o alvo é PaCO₂ > 60 mmHg ou aumento ≥ 20 mmHg sobre o basal; em crianças, seguem-se protocolos pediátricos adaptados; em risco de hipoxemia, usa-se CPAP ou O₂ contínuo; e em instabilidade grave, indica-se diretamente exame de fluxo cerebral, como angiografia ou doppler transcraniano.
Exames confirmatórios complementares
Os exames confirmatórios complementares são utilizados para comprovar a ausência de atividade encefálica quando o exame clínico ou o teste de apneia não podem ser realizados ou concluídos, ou ainda em situações específicas previstas em protocolo. Embora o diagnóstico de morte encefálica seja essencialmente clínico, esses métodos oferecem evidência objetiva adicional, aumentando a segurança diagnóstica.
O eletroencefalograma (EEG) registra a atividade elétrica cortical. Em morte encefálica, o EEG mostra ausência completa de atividade bioelétrica, denominada “silêncio elétrico cerebral”. É indicado quando há impossibilidade de completar o exame clínico, presença de fatores que confundem a avaliação neurológica ou necessidade de maior segurança em contextos especiais, como em crianças pequenas.
A angiografia cerebral avalia o fluxo sanguíneo nos vasos intracranianos, demonstrando interrupção completa da perfusão cerebral. É considerada um dos métodos mais confiáveis para confirmação da morte encefálica, sendo especialmente útil quando há instabilidade clínica que inviabiliza o teste de apneia ou quando o EEG apresenta limitações interpretativas.
Outros exames de fluxo, como doppler transcraniano, cintilografia cerebral ou tomografia por perfusão, podem ser utilizados de acordo com a disponibilidade e regulamentação local. A escolha do método depende das condições do paciente, recursos do serviço e exigências legais, garantindo precisão e confiabilidade no diagnóstico.
Implicações legais da morte encefálica
A determinação de morte encefálica é regulamentada por leis específicas, como a Lei nº 9.434/1997, Lei nº 11.521/2007, Decreto nº 9.175/2017 e Resolução do CFM nº 1.826/2007. Essas normas garantem a precisão e a ética no diagnóstico, essencial para a doação de órgãos.
- Trecho transcrito da Resolução no 2.173/2017, do Conselho Federal de Medicina:
“Art. 1º – Os procedimentos para determinação de morte encefálica (ME) devem ser iniciados em todos os pacientes que apresentem coma não perceptivo, ausência de reatividade supraespinhal e apneia persistente, e que atendam a todos os seguintes pré-requisitos:
- Presença de lesão encefálica de causa conhecida, irreversível e capaz de causar morte encefálica;
- Ausência de fatores tratáveis que possam confundir o diagnóstico de morte encefálica;
- Tratamento e observação em hospital pelo período mínimo de seis horas. Quando a causa primária do quadro for encefalopatia hipóxico-isquêmica, esse período de tratamento e observação deverá ser de, no mínimo, 24 horas;
- Temperatura corporal (esofagiana, vesical ou retal) superior a 35°C, saturação arterial de oxigênio acima de 94% e pressão arterial sistólica maior ou igual a 100 mmHg ou pressão arterial média maior ou igual a 65mmHg para adultos, ou conforme a tabela de referência.”
Diferenças entre morte encefálica e coma
A morte encefálica e o coma são condições distintas, embora ambas envolvam comprometimento grave da função cerebral. No coma, há redução profunda do nível de consciência, mas as funções vitais básicas e parte da atividade cerebral permanecem preservadas, possibilitando recuperação parcial ou total. Já a morte encefálica é a perda completa e irreversível de todas as funções do encéfalo, incluindo o tronco encefálico, sendo considerada legalmente como morte.
O diagnóstico de morte encefálica segue critérios clínicos e legais rigorosos, confirmando a ausência definitiva de atividade cerebral. No coma, por outro lado, ainda existe fluxo sanguíneo cerebral e atividade elétrica, e o paciente mantém reflexos do tronco encefálico e respiração espontânea, embora possa necessitar de suporte ventilatório em alguns casos.
| Aspecto | Morte Encefálica | Coma |
| Consciência | Ausente e irreversível | Ausente, mas potencialmente reversível |
| Funções do tronco encefálico | Abolidas (sem reflexos) | Preservadas, total ou parcialmente |
| Respiração espontânea | Ausente (necessidade de ventilação mecânica) | Presente, embora possa ser reduzida |
| Atividade elétrica cerebral (EEG) | Ausente (silêncio elétrico) | Presente, mesmo que diminuída |
| Fluxo sanguíneo cerebral | Ausente | Presente |
| Prognóstico | Irreversível, equivale a morte legal | Variável: desde recuperação até evolução para morte encefálica |
| Status legal | Considerada morte para fins jurídicos e de transplante | Não é considerada morte |
Conduta médica após o diagnóstico de morte encefálica
Após o diagnóstico de morte encefálica, a conduta médica deve focar na manutenção adequada do suporte ventilatório e hemodinâmico para preservar a viabilidade dos órgãos, especialmente se houver potencial para doação. Isso inclui controle rigoroso da pressão arterial, equilíbrio hidroeletrolítico, suporte ventilatório mecânico e prevenção de complicações como infecções e distúrbios metabólicos.
A comunicação com os familiares é essencial, devendo ser feita de forma clara, empática e transparente, explicando o significado do diagnóstico, a irreversibilidade da condição e as opções disponíveis, incluindo a possibilidade da doação de órgãos. O suporte psicológico pode ser necessário para ajudar no processo de aceitação e tomada de decisão.
Do ponto de vista ético, respeita-se a dignidade do paciente, garantindo cuidados paliativos adequados até o momento da desconexão dos suportes. O protocolo para desligamento deve seguir as normas legais e institucionais, assegurando que a decisão seja tomada de maneira formal, envolvendo a equipe multidisciplinar e os familiares.
Caso não haja doação, os suportes podem ser suspensos após a confirmação legal da morte encefálica, respeitando os aspectos legais e culturais. A equipe deve estar preparada para acompanhar o processo, garantindo conforto e respeito ao paciente e à família.
Principais causas de morte encefálica
- Traumatismo cranioencefálico (TCE) grave:provoca lesão direta ao tecido cerebral e aumento da pressão intracraniana (PIC), levando a compressão e falência do tronco encefálico por herniação cerebral e isquemia.
- Acidente vascular cerebral (AVC) extenso: principalmente o AVC hemorrágico ou isquêmico de grande porte, causa edema cerebral e elevação da PIC, resultando em interrupção do fluxo sanguíneo e morte neuronal generalizada.
- Encefalopatias hipóxico-isquêmicas: ocorrem após parada cardiorrespiratória prolongada ou anóxia cerebral grave, causando lesão difusa e irreversível das células nervosas por falta de oxigênio.
- Infecções graves do sistema nervoso central: meningite ou encefalite fulminante podem causar edema cerebral e danos difusos com falência neurológica irreversível.
- Hematomas intracranianos expansivos: hematomas subdural, epidural ou intracerebral que provocam compressão progressiva do cérebro e transtornos do fluxo sanguíneo cerebral.
- Tumores cerebrais volumosos ou hemorragias associadas: podem causar aumento da pressão intracraniana e danos diretos ao tronco encefálico.
Em todas essas causas, a fisiopatologia central envolve o aumento da pressão intracraniana, redução do fluxo sanguíneo cerebral, isquemia progressiva e lesão neuronal irreversível, culminando na falência completa do encéfalo e do tronco encefálico.
É possível um paciente com morte encefálica voltar a viver?
Um paciente com morte encefálica não pode voltar a viver. A morte encefálica representa a cessação completa e irreversível de todas as funções do encéfalo, incluindo o tronco encefálico, que é responsável pelas funções vitais básicas, como respiração e controle cardiovascular.
Diferentemente do coma ou do estado vegetativo, nos quais há preservação parcial das funções cerebrais e possibilidade de recuperação, a morte encefálica implica a ausência total de atividade elétrica cerebral, reflexos do tronco encefálico e respiração espontânea, confirmada por protocolos rigorosos e exames complementares.
A irreversibilidade decorre da destruição celular extensa, da interrupção do fluxo sanguíneo cerebral e da impossibilidade de restauração da integridade anatômica e funcional do cérebro. Legalmente, o diagnóstico de morte encefálica é equiparado à morte clínica, autorizando a suspensão dos cuidados de suporte vital e a doação de órgãos.
Portanto, não há possibilidade científica, médica ou legal de reversão da morte encefálica, reforçando seu caráter definitivo como critério de morte do paciente.
Qual a diferença entre morte cerebral e morte encefálica?
Na prática médica e legal no Brasil, os termos morte cerebral e morte encefálica são considerados sinônimos, ambos definindo a cessação completa e irreversível de todas as funções do encéfalo, incluindo o tronco encefálico. Esse diagnóstico é o critério legal para declarar a morte do paciente.
Porém, entre leigos, esses termos podem gerar confusão, já que “morte cerebral” pode ser interpretada como morte parcial do cérebro, enquanto “morte encefálica” reforça a ideia de falência total do encéfalo. Por isso, o termo “morte encefálica” é o preferido nas diretrizes médicas brasileiras, por ser mais técnico e abrangente.
As diretrizes oficiais estabelecem que o diagnóstico de morte encefálica deve ser realizado por critérios clínicos rigorosos e, quando necessário, complementado por exames confirmatórios. Dessa forma, evita-se ambiguidades e garante-se a clareza na comunicação com equipes médicas e familiares.
Assim, para fins técnicos e legais, usar “morte encefálica” é o mais correto, evitando interpretações equivocadas e assegurando o entendimento uniforme do conceito de morte nos ambientes clínicos e jurídicos.
Como a MedCof te prepara para ser um médico mais completo?
A MedCof vai além da preparação para as provas: oferece uma formação sólida nos pilares teóricos, clínicos e práticos que realmente importam tanto para a residência quanto para a atuação médica no dia a dia. Aqui, você estuda com foco, profundidade e propósito.

