
Cefaleia na pediatria é uma queixa extremamente frequente no pronto-socorro e no ambulatório, saber quando é apenas uma cefaleia primária e quando há uma “bomba relógio” (causa secundária) por trás é fundamental!
Conceitos básicos
A cefaleia é a principal causa de anos vividos com incapacidade entre crianças e adolescentes de 10 a 19 anos.
O Sinal de Alerta: Red Flags
Antes de diagnosticar uma enxaqueca, precisamos excluir o grave. Os Red Flags são os sinais de alarme que exigem neuroimagem e investigação imediata. Memorize os principais:
- Sistêmicos: Febre, perda de peso, malignidade (histórico de câncer).
- Neurológicos: Qualquer déficit focal, papiledema, alteração de consciência.
- Início: Cefaleia súbita (“trovoada”) ou abrupta.
- Padrão: Mudança no padrão de uma dor antiga, dor progressiva, ou dor que acorda a criança.
- Posicional: Dor que piora ao deitar ou levantar, ou precipitada por tosse/espirro (Valsalva).
- Contexto: História de trauma recente, imunossupressão (HIV) ou gestação/puerpério (em adolescentes).
As Primárias: Migrânea x Tensional
Se os red flags foram excluídos, pensamos nas primárias. Na pediatria, elas têm particularidades:
Migrânea (Enxaqueca):
- A Dor: Pulsátil, moderada a forte, piora com atividade física.
- Diferencial Pediátrico: Em adultos é unilateral, mas em crianças frequentemente é bilateral (frontotemporal). A duração também é menor (2 a 72 horas).
- Acompanhantes: Náuseas/vômitos OU fotofobia + fonofobia.
- Com ou Sem Aura: A aura (visual, sensorial, fala) ocorre antes da dor, durando de 5 a 60 minutos.

Cefaleia Tensional:
- A Dor: Em pressão ou aperto (como um capacete), leve a moderada, não piora com atividade rotineira.
- Acompanhantes: Sem náuseas ou vômitos importantes. Pode ter foto OU fonofobia, mas nunca os dois juntos.
Tratamento
Fase Aguda:
O objetivo é o alívio rápido. Usamos analgésicos simples (dipirona, paracetamol), AINEs (ibuprofeno) e Triptanos (sumatriptano).
- Atenção: Opioides devem ser evitados!
- Cefaleia em Salvas: O tratamento de escolha é Oxigênio em alto fluxo (10-15L/min).
Profilaxia (Preventivo):
Indicado quando a dor compromete a funcionalidade ou a frequência é alta.
- Não Medicamentoso (Método SMART): Regularidade no Sono (Sleep), Alimentação (Meals), Atividade física (Activity), Relaxamento (Relaxation) e evitar Gatilhos (Triggers – como telas excessivas).
- Medicamentoso: As opções incluem Amitriptilina (ajuda no sono), Topiramato (evitar se nefrolitíase), Propranolol, Ácido Valproico e Flunarizina.
Cuidado com o Abuso: O uso excessivo de analgésicos (>15 dias/mês) ou triptanos (>10 dias/mês) pode causar a Cefaleia por Uso Excessivo de Medicamentos, gerando um ciclo vicioso de dor crônica. O tratamento é a suspensão da droga abusada.
Hipertensão Intracraniana (HIC)
A HIC é uma emergência. Pode ser secundária (tumor, trauma, AVC) ou primária.
Pseudotumor Cerebral (HIC Benigna/Idiopática):
- Perfil: Mulheres, obesas, idade fértil.
- Clínica: Cefaleia que piora ao deitar, zumbido pulsátil, diplopia (paralisia do VI par) e papiledema obrigatório no exame de fundo de olho.
- Manejo: Perda de peso é fundamental. Medicamentosamente usa-se Acetazolamida ou Topiramato. Em casos graves, cirurgia (derivação ou fenestração do nervo óptico).
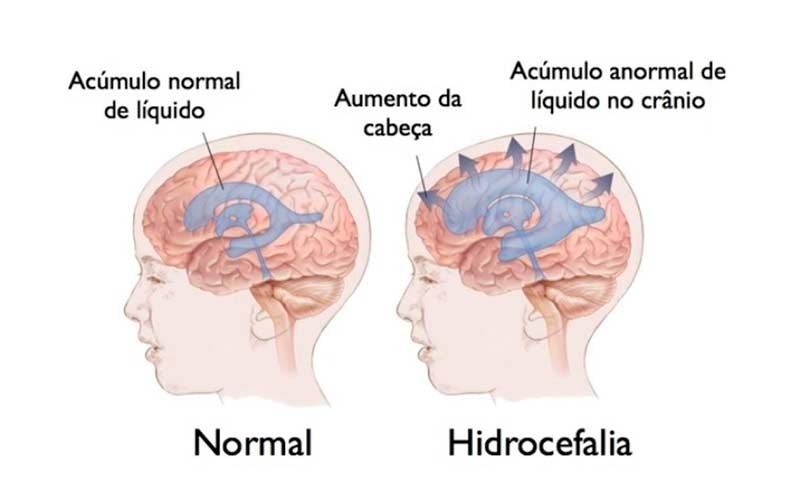
- Hidrocefalia:
É o acúmulo de líquor.
- < 1 ano: Macrocefalia, fontanela tensa, sinal do sol poente, irritabilidade.
- > 1 ano: Cefaleia, vômitos, estrabismo, sonolência.
- Pode ser comunicante (falha na reabsorção) ou obstrutiva (bloqueio no fluxo, ex: estenose de aqueduto).
Manejo da HIC Aguda (Níveis de Tratamento):
O tratamento é escalonado conforme a gravidade:
- Nível 0 (Básico): Cabeceira elevada (30º), cabeça centrada na linha média, normotermia, evitar hiponatremia.
- Nível 1: Terapia hiperosmolar (manitol/salina), hiperventilação leve transitória, drenagem de líquor.
- Níveis 2 e 3 (UTI grave): Coma barbitúrico, hipotermia moderada e descompressão cirúrgica como medida salvadora.
Conquiste a aprovação e acompanhe mais notícias!
Gostou do conteúdo? Continue acompanhando nosso blog para ficar por dentro das principais notícias sobre residência médica, editais e oportunidades que podem transformar sua carreira!

