
A desnutrição é um inimigo silencioso na cirurgia, atingindo até 50% dos pacientes cirúrgicos. O trauma cirúrgico, por si só, aumenta o consumo energético basal (que gira em torno de 25-35 kcal/kg/dia), criando uma “tempestade perfeita” para o catabolismo.
Como identificar o paciente em risco?
O limiar de suspeição deve ser baixo. Observe sempre perda ponderal, baixa ingesta e perda de massa muscular. Não confie apenas no “olhômetro”; utilize ferramentas validadas:
Ferramentas de Triagem (Scores)
- PONS (Preoperative Nutrition Screen): Uma ferramenta simples para triagem inicial. Considera risco se houver qualquer resposta positiva para:
- IMC <18,5 (<20 se idoso >65 anos).
- Perda de peso não planejada >10% nos últimos 6 meses.
- Redução da ingesta alimentar >50% na última semana.
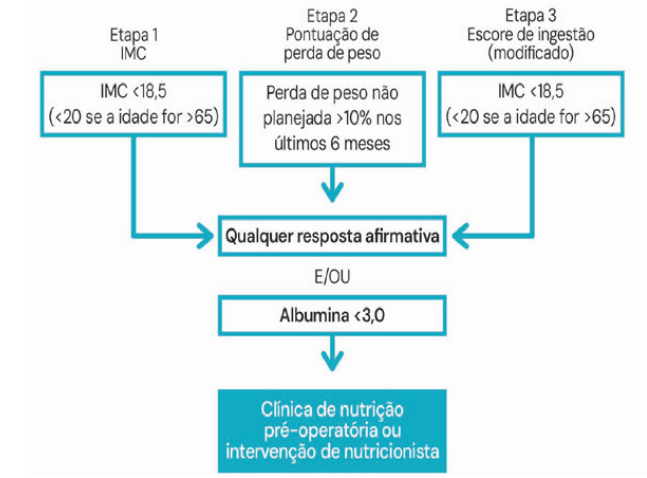
Fluxograma do padrão PONS. Fonte: Acervo de aulas do Grupo MedCof.
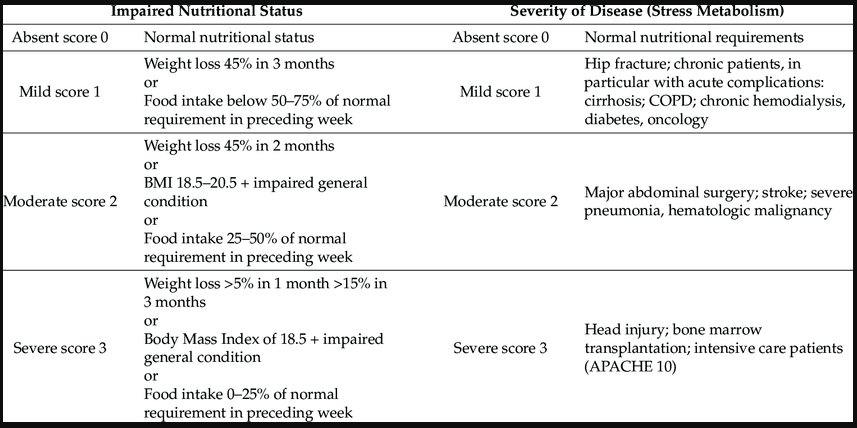
- NRS-2002 (Nutritional Risk Screening): É o padrão ouro para pacientes hospitalizados.
- Como funciona: Avalia o Estado Nutricional (IMC, perda de peso, ingesta) + Gravidade da Doença (estresse metabólico).
- Idade: Pacientes > 70 anos ganham 1 ponto extra.
- Resultado: Score > 3 indica risco nutricional e necessidade de intervenção terapêutica.
- ASG (Avaliação Subjetiva Global): Baseada em história clínica (alteração de peso, sintomas gastrointestinais, capacidade funcional) e exame físico (perda de gordura subcutânea, edema, ascite). Classifica o paciente em:
- A: Bem nutrido.
- B: Moderadamente desnutrido (ou suspeito).
- C: Gravemente desnutrido.

Avaliação Laboratorial e de Composição Corporal
- Marcadores Bioquímicos: A Albumina é a mais usada (meia-vida 18-20 dias), mas exige cautela: ela é uma proteína de fase aguda negativa. Isso significa que em processos inflamatórios/infecciosos ela cai naturalmente, não refletindo apenas desnutrição. Outras opções incluem Transferrina (meia-vida 8-9 dias) e Pré-albumina (2-3 dias), que respondem mais rápido.
- Sarcopenia (Perda de Massa Muscular e Força):
- Hand-grip test (Dinamometria): Avalia força de preensão palmar. Alterado se < 26kg (homens) ou < 16kg (mulheres).
- DEXA: Padrão-ouro para avaliar composição corporal, mas pouco disponível na urgência.
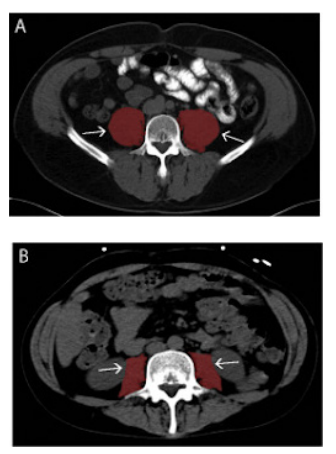
- Tomografia (Índice de Psoas): Mede a área do músculo psoas ao nível de L3. É extremamente útil pois muitos pacientes cirúrgicos já realizam TC abdominal por outros motivos.
Estratégias no Pré-Operatório
Se identificamos o risco, precisamos agir. A via preferencial é sempre a Oral (mais fisiológica), seguida pela Enteral. A Parenteral fica reservada para quando o trato gastrointestinal não puder ser usado, devido ao maior custo e risco de infecção.
Pré-Habilitação
Idealmente iniciada 4 a 6 semanas antes da cirurgia. Envolve um “combo” multimodal para preparar o paciente para a maratona que é a cirurgia:
- Exercícios físicos supervisionados (combate à sarcopenia).
- Suporte psicológico.
- Tratamento de anemia e controle rigoroso de comorbidades.
- Interrupção do tabagismo (pelo menos 4-8 semanas antes) e etilismo.
Abreviação de Jejum (Protocolo ERAS/ACERTO)
Aquele jejum absoluto de 8h (“nada por boca após a meia-noite”) é obsoleto para a maioria dos pacientes.
- Recomendação: Líquidos claros contendo carboidratos (maltodextrina) até 2 horas antes da indução anestésica.
- Benefício: Melhora o controle glicêmico, reduz a resistência insulínica e a sensação de sede/fome, sem aumentar risco de broncoaspiração.
- Contraindicações (Quem mantém o jejum clássico): DM2 descompensado, gastroparesia, refluxo grave sintomático e obstrução intestinal.
Imunonutrição
Uso de fórmulas enriquecidas com imunomoduladores (Arginina, Ômega-3 e Nucleotídeos).
- Indicação: Pacientes de alto risco nutricional (perda ponderal grave) ou cirurgias de grande porte (ex: oncológica abdominal, cabeça e pescoço).
- Tempo: Deve ser usada por no mínimo 7 dias no pré-operatório.
- Desfecho: Reduz complicações infecciosas (principalmente ferida operatória) e tempo de internação.

Dietas Específicas para Comorbidades
A prescrição dietética deve ser ajustada à patologia de base:
- Pulmonar (ex: DPOC): Dieta com menos carboidratos e mais gordura/proteína. O metabolismo de carboidratos produz mais CO2, o que pode dificultar o desmame ventilatório.
- Renal: Restrição de volume, potássio, fósforo e magnésio. Porém, atenção: se o paciente renal for crítico ou sarcopênico, a restrição proteica clássica pode ser relaxada para evitar catabolismo.
- Hepatopata: Uso de lipídeos TCM (Triglicerídeos de Cadeia Média) pois sua absorção independe de sais biliares, e aminoácidos de cadeia ramificada (BCAA) que são metabolizados no músculo, poupando o fígado e evitando encefalopatia.
- Diabético: Foco em baixo índice glicêmico, troca de carboidratos simples por lipídeos e fibras para retardar o esvaziamento gástrico e evitar picos glicêmicos.
Manejo Pós-Operatório
O objetivo é a recuperação funcional rápida.
- Realimentação Precoce: Deve ser estimulada (Protocolo ERAS). O intestino delgado recupera a motilidade horas após a cirurgia. O suplemento nutricional oral já pode ser oferecido na dieta de prova.
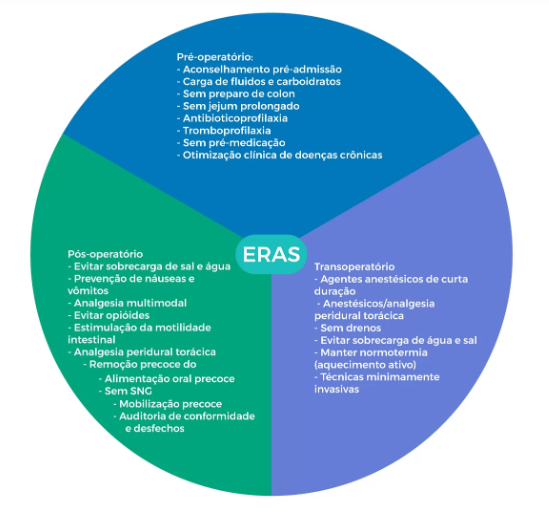
- Balanço Hídrico: Evitar hiper-hidratação (“paciente encharcado”). O excesso de cristaloides causa edema de alças (piorando o íleo paralítico) e congestão pulmonar. A hidratação deve ser guiada por metas.
- Síndrome de Realimentação: Atenção redobrada em pacientes graves que ficaram muito tempo em jejum (> 5 dias). A reintrodução abrupta da dieta gera um pico de insulina que joga Potássio, Fósforo e Magnésio para dentro da célula, causando hipofosfatemia grave, arritmias e morte. Comece devagar e reponha eletrólitos!
Conquiste a aprovação e acompanhe mais notícias!
Gostou do conteúdo? Continue acompanhando nosso blog para ficar por dentro das principais notícias sobre residência médica, editais e oportunidades que podem transformar sua carreira!

