
A glândula tireoide, apesar de seu tamanho modesto, rege o metabolismo de praticamente todo o nosso corpo. Suas disfunções, portanto, geram quadros clínicos sistêmicos e marcantes. Por isso é fundamental discutir a balança metabólica, que causa o hipotireoidismo e o hipertireoidismo. Destacaremos a fisiopatologia e as diferenças cruciais para um diagnóstico e manejo precisos.
Tireoide
A tireoide é uma glândula em formato de borboleta, localizada na área do pescoço e responsável pela produção de diversos hormônios que nivelam o funcionamento correto do corpo. Diversas condições podem afetar esse funcionamento, que causam 2 consequências muito importantes, mas também contrárias: o Hipotiroidismo e o Hipertireoidismo.
Hipotireoidismo: O Metabolismo em Câmera Lenta
O hipotireoidismo é uma síndrome clínica resultante da deficiência de hormônios tireoidianos, levando a uma desaceleração generalizada dos processos metabólicos.
Fisiopatologia e Etiologia
A causa do hipotireoidismo pode estar na própria glândula ou no seu controle central.
- Hipotireoidismo Primário: Corresponde a mais de 90% dos casos e ocorre por uma falha direta da tireoide. A principal causa é a Tireoidite de Hashimoto, uma doença autoimune na qual os anticorpos atacam a glândula. Outras causas importantes incluem o estado pós-cirúrgico (tireoidectomia) e pós-tratamento com iodo radioativo. Laboratorialmente, a falha glandular leva a um T4 Livre (T4L) baixo, e a hipófise, em resposta, aumenta a produção de TSH, na tentativa de estimular a tireoide.
- Hipotireoidismo Central (Secundário e Terciário): É responsável por cerca de 10% dos casos e decorre de uma deficiência na produção de TSH pela hipófise (secundário) ou de TRH pelo hipotálamo (terciário). Tumores hipofisários são uma causa comum. O perfil laboratorial aqui é de T4L baixo com TSH baixo.
- Hipotireoidismo Subclínico: Caracteriza-se por um TSH elevado com T4L em níveis normais. Representa um estágio inicial de falência tireoidiana.
Quadro Clínico e Diagnóstico
O diagnóstico do hipotireoidismo é eminentemente laboratorial, dada a inespecificidade dos sintomas clínicos (fadiga, ganho de peso, pele seca, constipação), que se sobrepõem a inúmeras outras condições crônicas.
5.1. O TSH como Padrão-Ouro e suas Limitações
A dosagem de TSH ultrassensível permanece como o exame de rastreamento inicial.
- Hipotireoidismo Primário: Caracteriza-se por TSH elevado e T4 livre baixo.
- Hipotireoidismo Subclínico: TSH elevado com T4 livre normal.
Um dos pontos mais críticos na prática clínica atual é a interpretação do TSH em idosos. O envelhecimento associa-se a um aumento fisiológico do TSH, uma adaptação metabólica para conservar energia (senescência tireoidiana).
- Diretriz Brasileira: Utilizar o valor de referência padrão (até 4,5 mUI/L) para idosos (> 65 anos) resulta em diagnósticos errôneos. A SBEM e estudos correlatos sugerem metas de TSH mais flexíveis:
- 60-70 anos: TSH aceitável até 4,0 – 6,0 mUI/L.
- Acima de 70-80 anos: Níveis de TSH de até 6,0 ou 10,0 mUI/L podem ser tolerados sem tratamento, adotando-se uma conduta de “Wait and See” (esperar e observar), desde que o paciente seja assintomático e não possua anti-TPO positivo ou risco cardiovascular elevado.
O diagnóstico é confirmado pela dosagem de TSH e T4L.
Pontos-Chave no Tratamento
O tratamento do hipotireoidismo baseia-se na reposição de levotiroxina sódica (L-T4). Embora pareça simples, o manejo envolve nuances farmacológicas importantes.
- Posologia: Deve ser administrada em jejum, com água, 30 a 60 minutos antes do café da manhã, ou alternativamente ao deitar (3-4 horas após o jantar), para evitar interferência na absorção por alimentos e pH gástrico.
- Intercambiabilidade: A SBEM emite alertas constantes sobre a troca de marcas. A troca entre o medicamento de referência, similares e genéricos, embora regulamentada pela ANVISA, pode apresentar variações de biodisponibilidade suficientes para descompensar pacientes sensíveis. Recomenda-se que, se houver troca de fabricante, o TSH seja reavaliado em 6 a 8 semanas para ajuste de dose.
Decisão de Tratar no Hipotireoidismo Subclínico (HSC)
Não há indicação de tratar todos os pacientes com HSC. A decisão deve ser individualizada, considerando o risco de progressão e comorbidades.
- Indicação Forte: TSH ≥ 10 mUI/L (risco elevado de insuficiência cardíaca e eventos coronarianos).
- Indicação Considerável (TSH 4,5 – 10 mUI/L): Tratar se houver:
- Sintomas claros de hipotireoidismo.
- Presença de Anti-TPO positivo (indica falência progressiva).
- Bócio.
- Dislipidemia não controlada ou doença cardiovascular estabelecida.
Alerta de Emergência: Coma Mixedematoso
É a manifestação mais grave e rara do hipotireoidismo, representando uma emergência médica. Ocorre em pacientes com hipotireoidismo de longa data e não controlado, geralmente precipitado por um fator de estresse como infecções, cirurgias ou exposição ao frio. O quadro clínico é dramático, com rebaixamento do nível de consciência, hipotermia severa, bradicardia e hipoventilação.
A Interação com a Obesidade e Inflamação
Estudos recentes indicam que a obesidade, condição crescente no Brasil, interage com a função tireoidiana. O tecido adiposo libera citocinas inflamatórias (como TNF-alfa e IL-6) que podem suprimir a expressão do simportador de sódio-iodo (NIS) e da tireoperoxidase, contribuindo para uma elevação compensatória do TSH. No ELSA-Brasil ( Estudo Longitudinal de Saúde do Adulto ), observou-se uma sobreposição significativa entre obesidade e alterações do TSH, sugerindo que parte do “hipotireoidismo subclínico” diagnosticado em obesos pode ser uma adaptação fisiológica ou uma consequência da resistência hormonal induzida pela inflamação, e não necessariamente falência glandular primária.
Epidemiologia do Hipotireoidismo em Adultos: Dados do ELSA-Brasil
Hipotireoidismo Subclínico (HSC)
O HSC, definido bioquimicamente por níveis elevados de TSH (hormônio estimulador da tireoide) em presença de níveis normais de T4 livre, é a alteração mais frequente. Os dados do ELSA indicam uma prevalência variando entre 5,4% e 12,3%, dependendo dos critérios de corte utilizados para o TSH (alguns estudos consideram > 4,0 mUI/L, outros > 4,5 mUI/L).
Hipotireoidismo Clínico (Franco)
A incidência de hipotireoidismo franco (TSH elevado e T4 livre baixo) também é significativa. O estudo aponta que a incidência é maior em indivíduos brancos em comparação com pardos e negros. Em contrapartida, a incidência de hipertireoidismo franco mostrou-se mais elevada em indivíduos negros e, notavelmente, em descendentes de asiáticos.
Hipertireoidismo: O Metabolismo Acelerado
No outro extremo, o hipertireoidismo é a condição de tireotoxicose causada pela produção excessiva de hormônios pela própria glândula tireoide.
Fisiopatologia e Etiologia
A hiperfunção da glândula pode ter diferentes gatilhos:
- Doença de Graves: É a causa mais comum, respondendo por cerca de 80% dos casos. Trata-se de uma doença autoimune onde anticorpos específicos (TRAb) se ligam aos receptores de TSH na tireoide, estimulando-os continuamente a produzir e liberar hormônios de forma autônoma. O resultado laboratorial clássico é TSH baixo (suprimido pelo excesso de hormônio circulante) e T4L elevado.
- Bócio Nodular Tóxico (Uni ou Multinodular): Nódulos tireoidianos autônomos produzem hormônios independentemente do estímulo do TSH. O quadro clínico tende a ser mais brando e de evolução lenta.
- Tireoidites (ex: Hashitoxicose, Subaguda): Nestes casos, um processo inflamatório leva à destruição dos folículos tireoidianos, com a liberação na corrente sanguínea de grandes quantidades de hormônios pré-formados. É uma causa de hipertireoidismo transitório.
Quadro Clínico e Diagnóstico
Os sintomas refletem um estado de hipermetabolismo:
- Taquicardia, palpitações e arritmias (como Fibrilação Atrial).
- Tremores de extremidades, ansiedade e insônia.
- Intolerância ao calor e sudorese excessiva.
- Perda de peso, apesar do apetite mantido ou aumentado.
- Hiperdefecação.
- Pressão arterial divergente.
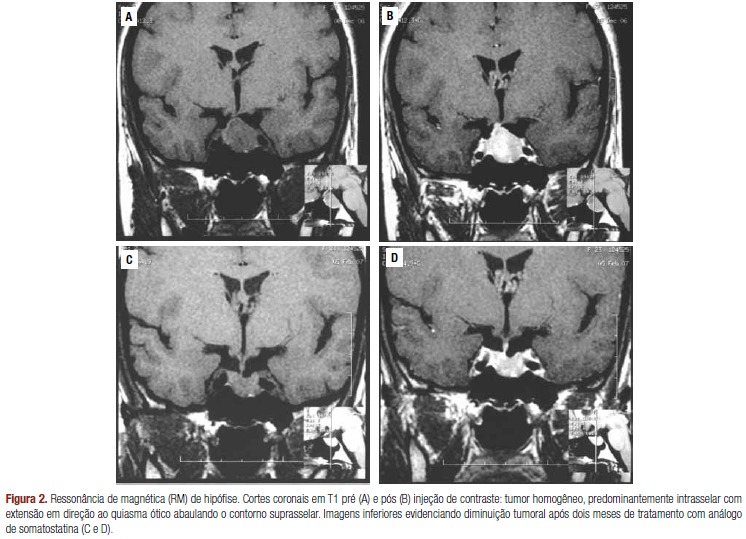
Na Doença de Graves, podem ocorrer achados patognomônicos como a Oftalmopatia (exoftalmia, retração palpebral) e a Dermopatia (mixedema pré-tibial).
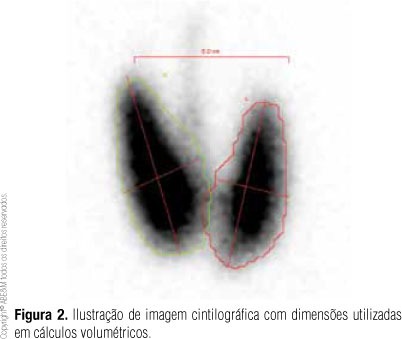
O diagnóstico diferencial é fundamental. Além do TSH e T4L, a cintilografia da tireoide é um exame-chave: mostra captação difusa e exacerbada na Doença de Graves, áreas focais de hipercaptação (“nódulos quentes”) no Bócio Tóxico e captação suprimida nas tireoidites.
Pontos-Chave no Tratamento
O manejo visa controlar os sintomas e a produção hormonal.
- Controle Sintomático: Beta-bloqueadores (ex: Propranolol) são usados para aliviar rapidamente os sintomas adrenérgicos como taquicardia e tremores.
- Drogas Antitireoidianas (Tionamidas): O Metimazol é a droga de escolha para bloquear a síntese de novos hormônios. O Propiltiouracil (PTU) é reservado para o 1º trimestre da gestação ou em casos de alergia ao metimazol.
- Tratamento Definitivo: Para Doença de Graves e Bócio Nodular Tóxico, as opções são a radioiodoterapia ou a tireoidectomia (cirurgia).
Alerta de Emergência: Crise Tireotóxica
É a forma mais grave de tireotoxicose, com alta mortalidade. Assim como no coma mixedematoso, é desencadeada por um fator precipitante (infecção, cirurgia, trauma) em um paciente com hipertireoidismo não tratado. A clínica é de uma disfunção multissistêmica exacerbada: febre alta, taquicardia severa, disfunção do SNC (agitação, delirium, coma) e insuficiência cardíaca.

Hipotireoidismo vs. Hipertireoidismo
| Característica | Hipotireoidismo | Hipertireoidismo |
| Fisiopatologia Central | Produção hormonal insuficiente | Produção hormonal excessiva |
| Principal Causa Primária | Tireoidite de Hashimoto (autoimune) | Doença de Graves (autoimune) |
| Laboratório (Primário) | TSH Alto, T4L Baixo | TSH Baixo, T4L Alto |
| Sintomas-Chave | Bradicardia, intolerância ao frio, fadiga, ganho de peso | Taquicardia, intolerância ao calor, ansiedade, perda de peso |
| Emergência Associada | Coma Mixedematoso | Crise Tireotóxica |
Compreender as bases fisiopatológicas distintas do hipo e do hipertireoidismo é o primeiro passo para um raciocínio clínico assertivo, permitindo a correta interpretação dos exames e a instituição da terapêutica mais adequada para cada paciente.
Conquiste a aprovação e acompanhe mais notícias!
Gostou da novidade? Continue acompanhando nosso blog para ficar por dentro das principais notícias sobre residência médica, editais e oportunidades que podem transformar sua carreira!

