
A infertilidade é sempre um diagnóstico do casal. A abordagem deve ser simultânea, investigando ambos os parceiros, e empática, respeitando o relógio biológico e os aspectos emocionais envolvidos.
O que é a infertilidade?
Infertilidade se caracteriza como ausência de gravidez clínica após 1 ano (12 meses) ou mais de relações sexuais frequentes e desprotegidas.
Quando iniciar a investigação da infertilidade?
A regra de 1 ano não é absoluta. A idade da mulher é o principal determinante para acelerar o processo, devido ao declínio natural da reserva ovariana:
- < 35 anos: Aguardar 12 meses de tentativas.
- 35 a 40 anos: Iniciar investigação após 6 meses.
- 40 anos: Investigação imediata (não se deve esperar).
Classificação:
- Primária: Ausência de gestação prévia do casal.
- Secundária: Casal com qualquer gestação prévia (incluindo abortamentos) que agora não consegue engravidar.
Etiologias da infertilidade
As causas são divididas de forma equilibrada, o que reforça a necessidade de avaliar o homem e a mulher simultaneamente:
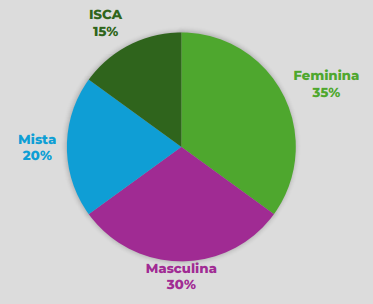
- Fator Feminino (~35%): Subdivido em Ovulatório (35%), Tubário (35%), Endometriose (20%) e Uterino (1%).
- Fator Masculino (~30%): Varicocele, infecções, genética, obstruções.
- Mista (~20%): Problemas identificados em ambos os parceiros.
- ISCA (~15%): Infertilidade Sem Causa Aparente (diagnóstico de exclusão).
Como investigar?
A investigação básica envolve avaliar quatro pilares fundamentais com exames específicos e timing correto.
Fator Ovulatório e Reserva Ovariana
Em pacientes com ciclos regulares, a anamnese já sugere ovulação (presença de muco, dismenorreia, tensão pré-menstrual).
- Perfil Hormonal: Dosagem de FSH, LH, Estradiol, Prolactina e TSH (para descartar hiperprolactinemia e tireoidopatias).
- Confirmação de Ovulação: Dosagem de Progesterona na 2ª fase (lútea), aproximadamente no 21º dia do ciclo.
- Reserva Ovariana (O “Relógio Biológico”):
- Hormônio Anti-Mülleriano (AMH): Produzido pelas células da granulosa dos folículos pré-antrais. Níveis muito baixos (< 1 ng/ml) indicam baixa reserva e má resposta à estimulação, sugerindo caminhos mais agressivos (FIV) ou ovodoação.
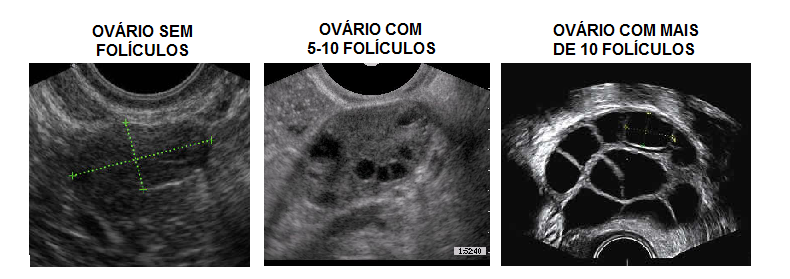
- Contagem de Folículos Antrais (CFA): Realizada via ultrassom transvaginal no início do ciclo.
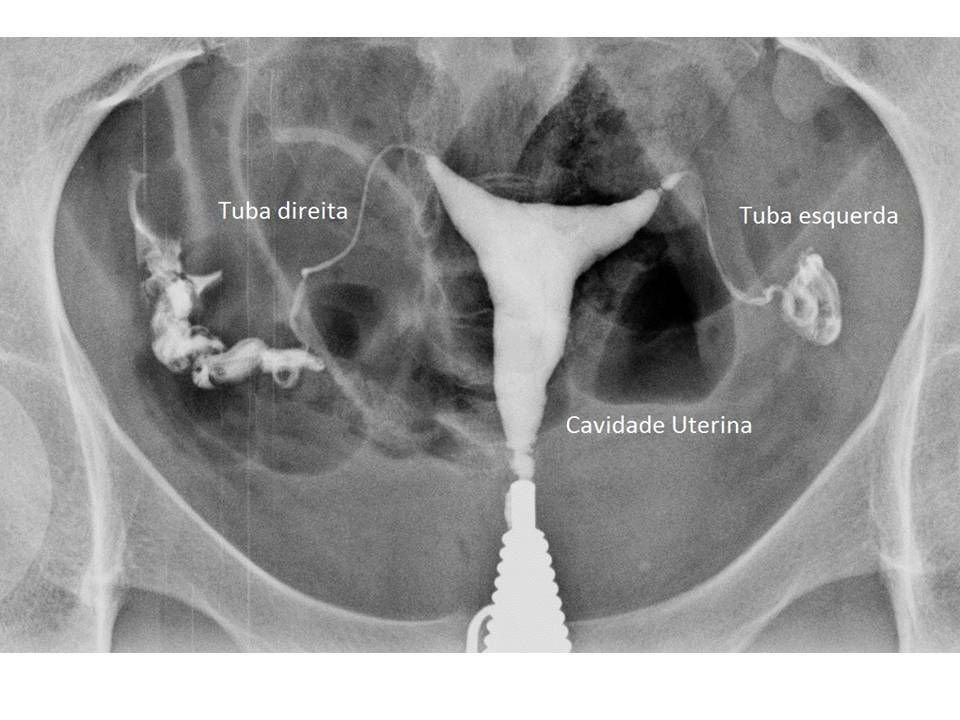
Fator Tubário
A patência das tubas é essencial para que o espermatozóide encontre o óvulo.
- Exame Padrão-Ouro:Histerossalpingografia (HSG).
- Timing: Deve ser realizada na fase folicular (após a menstruação e antes da ovulação) para evitar irradiar uma possível gestação inicial.
- Achado Crítico: A presença de Hidrossalpinge (tuba dilatada com líquido tóxico) reduz a taxa de implantação na FIV pela metade. A conduta recomendada é a salpingectomia (retirada da tuba) antes da transferência embrionária.
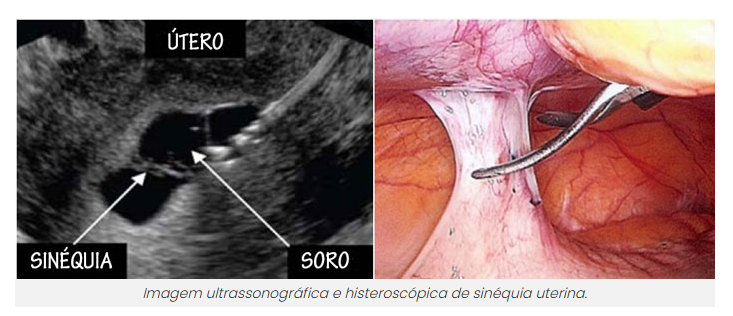
Fator Uterino
Avaliar a anatomia para implantação.
- Exame: Ultrassonografia Transvaginal (2D/3D). Se houver suspeita de pólipos, miomas submucosos ou sinéquias, prosseguir com Histeroscopia Diagnóstica ou Ressonância Magnética.
Fator Masculino
Não basta confirmar a presença de espermatozoides. É preciso checar os critérios estritos da OMS no Espermograma.
- Parâmetros de Referência (Mínimos):
- Volume: 1,5 ml.
- pH: 7,2.
- Concentração: 15 milhões/ml.
- Total Ejaculado: 39-40 milhões.
- Motilidade Progressiva (A+B): 32%.
- Vitalidade: 58%.
- Morfologia de Kruger: 4% (formas ovais perfeitas).
- Leucócitos: < 1 milhão/ml (acima disso sugere infecção – leucocitospermia).
Tratamento: Baixa vs. Alta Complexidade
A decisão terapêutica segue um algoritmo rigoroso baseado na causa, idade e tempo de infertilidade.
Baixa Complexidade (Coito Programado ou Inseminação Intrauterina – IIU)
- O que é: A fecundação ocorre dentro do corpo da mulher (na tuba).
- Indicações: Infertilidade Sem Causa Aparente (ISCA), fator masculino leve, anovulação (SOP), endometriose mínima.
- Pré-requisitos Obrigatórios: Pelo menos uma tuba pérvia, espermograma normal/leve e tempo de infertilidade < 3 anos.
- Protocolos de Indução da Ovulação:
- Citrato de Clomifeno: 50 mg/dia por 5 dias.
- Letrozol: 2,5 a 5 mg/dia por 5 dias. (Atualmente é a 1ª escolha para SOP, pois gera menos efeitos antiestrogênicos no endométrio que o Clomifeno).
- Critério de Cancelamento: Se a paciente desenvolver > 3 folículos dominantes, o ciclo deve ser cancelado para evitar gestação múltipla de alto risco (ex: trigemelar).
Alta Complexidade (Fertilização In Vitro – FIV / ICSI)
- O que é: O encontro dos gametas ocorre em laboratório.
- Indicações: Obstrução tubária bilateral, fator masculino grave, endometriose profunda/avançada (Graus III/IV), falha nos tratamentos de baixa complexidade ou infertilidade de longa data (> 3 anos).
- ICSI (Injeção Intracitoplasmática de Espermatozoides): É uma variação da FIV onde o embriologista injeta um único espermatozoide dentro do óvulo. É mandatória em casos de fator masculino grave.
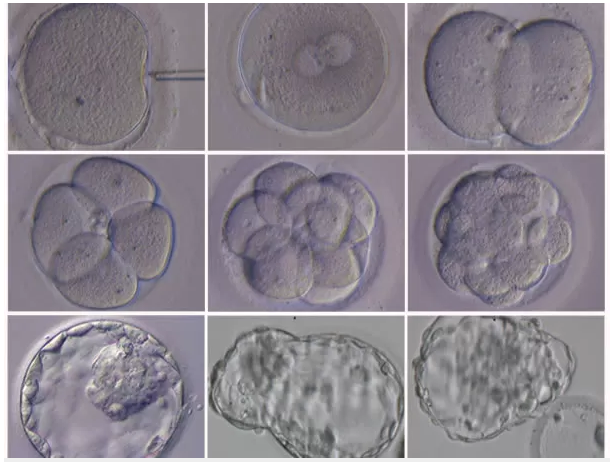
Regras de Transferência Embrionária (Prevenção de Gemelaridade):
O número de embriões transferidos depende da idade da mulher (ou da doadora do óvulo) e da análise genética:
- Mulheres até 37 anos: Máximo de 2 embriões.
- Mulheres > 37 anos: Máximo de 3 embriões (devido à menor qualidade ovocitária e menor chance de implantação, permite-se um a mais).
- Embriões Biopsiados (Euploides): Independente da idade, transfere-se no máximo 2 embriões (pois a chance de implantação de um embrião geneticamente normal é muito alta).
Atualizações Éticas e Legislação (Resolução CFM 2.320/2022)
Você precisa estar atualizado com as normas éticas que balizam a reprodução assistida no Brasil:
- População LGBTQIA+: O tratamento é permitido sem necessidade de autorização judicial.
- Permite-se a Gestação Compartilhada para casais homoafetivos femininos (óvulo de uma parceira fecundado, gestado no útero da outra).
- Útero de Substituição (“Barriga Solidária”):
- Quem pode ceder o útero? Parentes de até 4º grau (mãe, irmã, tia, prima).
- Requisito: A cedente deve ter pelo menos 1 filho vivo.
- Doação de Gametas:
- Pode ser anônima ou de parentes até 4º grau (desde que não haja consanguinidade na formação do embrião).
- Limite de Idade do Doador: Mulheres até 37 anos; Homens até 45 anos.
- Seleção Embrionária (Biopsia):
- Permitida para evitar doenças hereditárias ou selecionar HLA compatível (para tratar irmão doente).
- Proibida para sexagem (escolha do sexo) sem indicação médica de doença ligada ao sexo.

Conquiste a aprovação e acompanhe mais conteúdos!
Gostou do conteúdo? Continue acompanhando nosso blog para ficar por dentro das principais notícias sobre residência médica, editais e oportunidades que podem transformar sua carreira!

