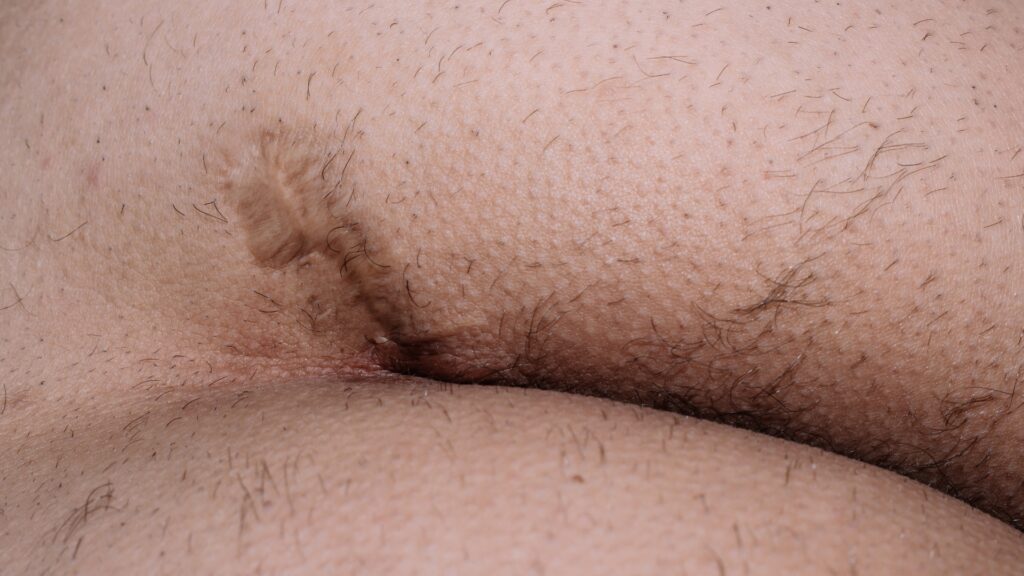
O cisto pilonidal é uma patologia comum em pronto-socorros e ambulatórios de cirurgia, sendo um tema relevante para as provas de residência. Compreender sua etiologia, diagnóstico diferencial e opções terapêuticas é fundamental.
O que é o Cisto Pilonidal?
O cisto pilonidal é definido como uma doença adquirida que se manifesta por infecções ou supurações de caráter recorrente. Sua localização anatômica é precisa: o sulco interglúteo, em topografia pré-sacral (situado entre o cóccix e o sacro).
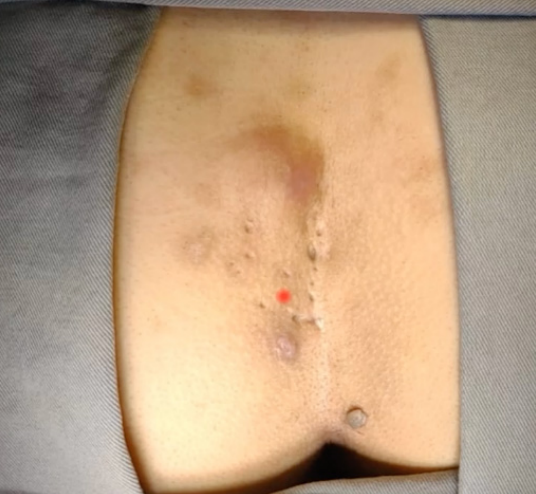
Frequentemente, a doença se apresenta com múltiplos pits (orifícios na linha média), que podem apresentar drenagem e, por vezes, trajetos fistulosos que fogem da linha média.
Etiologia, Epidemiologia e Fatores de Risco
A fisiopatogenia exata do cisto pilonidal ainda permanece desconhecida. Historicamente, duas teorias principais são discutidas:
- Teoria Congênita: Sugere uma falha na embriogênese, que resultaria em um remanescente do ectoderma na topografia sacral.
- Teoria Adquirida: Atualmente mais aceita, propõe que a patologia é um processo adquirido. Fatores locais como calor, umidade e fricção, associados a traumas repetitivos nos folículos pilosos do sulco interglúteo, levariam a um processo inflamatório local que origina o cisto.
A incidência real da doença tende a ser desconhecida, mas afeta ambos os sexos de forma semelhante. A condição ganhou notoriedade durante a Segunda Guerra Mundial, sendo apelidada de “Jeep Disease”, sugerindo uma relação com longos períodos sentado e trauma crônico na região interglútea.
Fatores de Risco Determinantes
Identificar os fatores de risco é crucial para a prevenção. Os principais incluem:
- Obesidade;
- Hirsutismo (excesso de pelos);
- Má-higiene local;
- Longos períodos sentado ou dirigindo;
- Sudorese excessiva;
- Anatomia local, especificamente um sulco interglúteo profundo;
- História familiar positiva.
Diagnóstico Clínico e Sintomatologia
A apresentação clínica é bastante variável. Os pacientes podem ser assintomáticos, apresentar um abscesso agudo na topografia pré-sacral ou, em casos graves, evoluir com um quadro séptico.
O diagnóstico é frequentemente feito apenas após uma complicação infecciosa. Os sintomas cardinais relatados pelo paciente são:
- Dor (comumente exacerbada ao sentar)
- Drenagem de secreções (purulentas ou serossanguinolentas)
- Sangramento espontâneo, muitas vezes percebido nas roupas íntimas
Achados do Exame Físico:
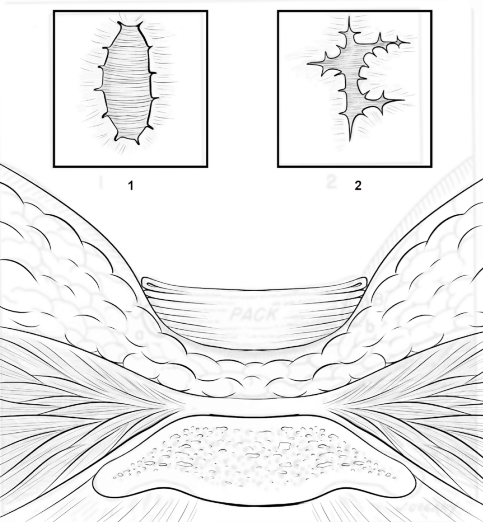
- Inspeção: O achado clássico é a visualização de um ou mais trajetos fistulosos, conhecidos como pits, na linha média do sulco interglúteo. Estes orifícios comumente estão preenchidos por pelos.
- Infecções Recidivantes: Pacientes com quadros crônicos podem apresentar distorção da topografia do sulco e formação de cavidades maiores que podem, inclusive, fugir da linha média.
- Abscesso Agudo: Na vigência de infecção aguda, observa-se edema, eritema, endurecimento e enduração local, geralmente na linha média ou levemente lateralizado.
Abordagem Diagnóstica Complementar
Embora o diagnóstico seja eminentemente clínico, exames de imagem podem ser solicitados em casos de doença extensa ou quando há dúvida diagnóstica.
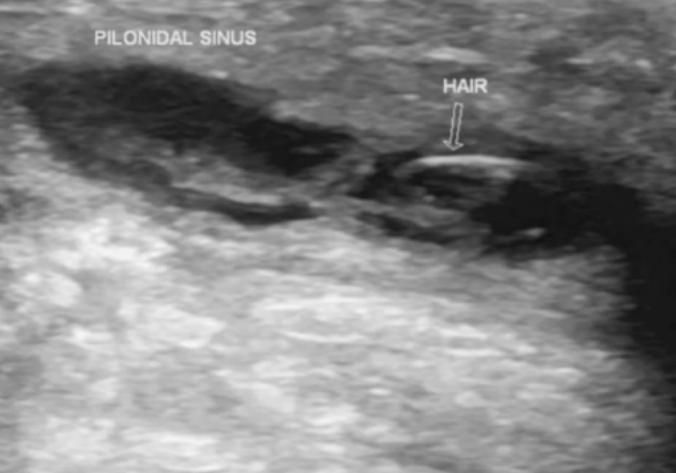
- Ultrassonografia (USG) de Partes Moles: É um exame útil que permite a visualização de todo o trajeto e auxilia na definição da extensão do acometimento. O cisto tipicamente se apresenta como uma coleção hipoecogênica, com heterogeneidade interna (devido aos folículos pilosos), podendo apresentar septações.
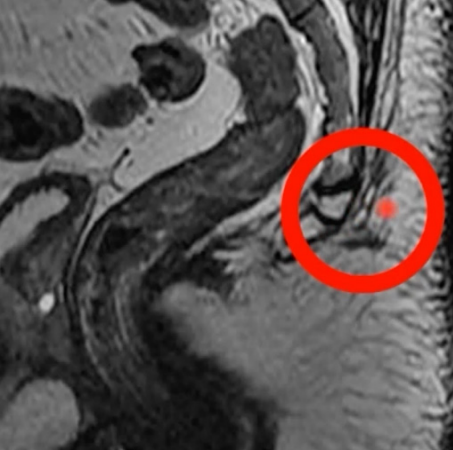
- Ressonância Magnética (RM): Considerada o padrão-ouro para avaliação de trajetos fistulosos complexos. É particularmente útil por fornecer uma visualização mais adequada dos reparos anatômicos da região.
Diagnóstico Diferencial
É mandatório diferenciar o cisto pilonidal de outras afecções da região sacral e perianal:
- Hidradenite Supurativa: Diferencia-se por geralmente poupar a linha média, cursar com grande processo fibrocicatricial e acometer simultaneamente outras áreas de dobras (axilas, viril).
- Fístulas Perianais Complexas (ex: Doença de Crohn): O diagnóstico pode ser extremamente difícil, especialmente se os pits drenarem caudalmente em direção ao canal anal. Nesses casos, um exame proctológico detalhado, incluindo anuscopia, é necessário.
- Outras Lesões: Menos frequentes, incluem lesões pré-sacrais fistulizadas (como o Tailgut Cyst), tumores desmoides e outras afecções dermatológicas.
Modalidades de Tratamento
O tratamento de escolha para o cisto pilonidal sintomático ou complicado por infecção é cirúrgico. Não existe um guideline formal que defina o procedimento de escolha, e incisões amplas são consideradas mórbidas.
1. Prevenção e Manejo Conservador:
Para pacientes assintomáticos, quiescentes ou com fatores de risco, as medidas preventivas são a base:
- Depilação local (laser ou outros métodos)
- Perda de peso
- Melhora da higiene pessoal
- Evitar longos períodos sentado
2. Tratamento Cirúrgico (Fase Aguda):
No caso de abscesso agudo, a conduta é a incisão e drenagem do conteúdo purulento. A antibioticoterapia pode ser associada para tratar a celulite perilesional.
3. Tratamento Cirúrgico (Eletivo):
Existem diversas técnicas, desde as excisionais clássicas até as minimamente invasivas:
- Técnicas Excisionais:
- Excisão e cicatrização por segunda intenção: Envolve a remoção do cisto, deixando a ferida aberta para cicatrizar por granulação. Tem alta taxa de sucesso (97%), mas implica em recuperação longa e dolorosa.
- Excisão e fechamento primário: A ferida é suturada imediatamente. Apresenta boa taxa de sucesso, porém com risco maior de infecção de sítio cirúrgico.
- Incisão e curetagem: Foca na retirada de todo o trajeto, folículos pilosos e glândulas sebáceas.
- Técnicas com Retalhos (Casos Complexos):
Quando a excisão resulta em um defeito tecidual grande, retalhos cutâneos são usados para o fechamento. As técnicas mais conhecidas são o retalho de Karydakis e o retalho romboide de Limberg. A Zetaplastia e o fechamento em V-Y também são opções. - Técnicas Minimamente Invasivas:
- EPSiT (Endoscopic Pilonidal Sinus Treatment): Utiliza um cistoscópio infantil ou histeroscópio para visualização endoscópica, lise de aderências, retirada de pelos e ablação da cavidade com energia bipolar ou laser. Esta técnica apresenta maiores taxas de recorrência, mas menor incidência de complicação pós-operatória.
- Outras: Incluem a alcoolização com aplicação de fenol e a aplicação de cola de fibrina no trajeto.
Seja um MedCofer
Se você quer ficar na frente e mandar bem nas provas, você precisa adotar um método de estudos capaz de garantir a aprovação! Por isso, a MedCof é a escolha ideal! Seja um MedCofer e garanta já a sua aprovação!

