
A Infecção do Trato Urinário (ITU) é a presença de germes patogênicos no trato urinário gerando um processo inflamatório sintomático. É a 2ª infecção bacteriana mais comum na pediatria e exige um manejo cuidadoso para evitar cicatrizes renais.
Etiologia e Epidemiologia
As ITUs podem ser definidas pela presença de germes patogênicos no sistema urinário juntamente a um processo inflamatório sintomático. Quando utilizamos o contexto da pediatria, podemos dizer que as ITUs estão entre as infecções bacterianas mais comuns em crianças e possuem um elevado risco de recorrência no primeiro ano após o evento. As crianças acometidas podem apresentar Bacteriúria assintomática, Cistite e Pielonefrite (que pode evoluir para casos mais graves de bacteremia).
O agente etiológico varia conforme o sexo e a idade, mas a Escherichia coli reina absoluta, causando 80-90% dos casos.
- Fatores de Risco: Refluxo Vesico-Ureteral (RVU – presente em 20% dos casos), fimose, constipação intestinal, bexiga neurogênica e disfunção miccional.
- Meninas: Predomínio absoluto de E. coli.
- Meninos: Atenção especial ao Proteus mirabilis (mais comum em meninos > 6 meses e relacionado à presença do prepúcio).
Quem está em risco?
No primeiro ano de vida, a incidência é igual entre meninos e meninas. Após esse período, o predomínio é feminino. Os grupos de maior atenção para ITU oculta são:
- Meninos não circuncidados < 1 ano.
- Meninas < 24 meses com febre sem sinais localizatórios (FSSL).
Durante a infância, há picos de incidência: lactante que usa fraldas, início do desfralde na segunda infância e quando há atividade sexual na adolescência.
Atenção: Pontualmente, devemos acompanhar meninos não circuncidados menores de 1 ano (principalmente até os 3 meses de idade) com febre sem sinais localizatórios e meninas com a mesma febre (com diferencial de serem acompanhadas até os 4 anos).
Dados Epidemiológicos
No primeiro ano de vida, as infecções afetam igualmente meninos e meninas, porém, depois, é mais prevalente em meninas! Durante a infância, há picos de incidência: lactante que usa fraldas, início do desfralde na segunda infância e quando há atividade sexual na adolescência.
Atenção: Pontualmente, devemos acompanhar meninos não circuncidados menores de 1 ano (principalmente até os 3 meses de idade) com febre sem sinais localizatórios e meninas com a mesma febre (com diferencial de serem acompanhadas até os 4 anos).
Em meninas saudáveis, a E. coli é o infectante mais comum, e em meninos é o Proteus mirabilis. Outros uropatógenos menos comuns são os Proteus mirabilis, Klebsiella sp. e Staphylococcus saprophyticus.
Quadro Clínico: O Desafio dos Lactentes
A clínica depende da faixa etária:
- Recém-nascidos e Lactentes: Quadro inespecífico. O sinal mais comum é a Febre Sem Sinais Localizatórios (febre alta > 39ºC). Pode haver baixo ganho de peso, vômitos, icterícia e irritabilidade.
- Pré-escolares e Escolares: Sintomas clássicos aparecem (disúria, polaciúria, dor lombar, incontinência urinária de início recente).
Classificação Topográfica:
- Cistite: Infecção baixa.
- Pielonefrite: Infecção alta (acomete parênquima).
- Importante: Em menores de 2 anos, tendemos a considerar e tratar como pielonefrite devido ao risco aumentado de sepse e cicatriz renal.
| Recém-Nascido e Lactantes | Pré-escolares | Escolares | Adolescentes |
| Febre sem sinais localizatórios (normalmente >39º C) | Urina fétida | Sintomas miccionais | Disúria |
| Vômitos | Dor abdominal | Enurese secundária | Polaciúria |
| Diarréia | Disúria | Dor lombar | Urgência miccional |
| Ictericia persistente | Polaciúria | Febre (quando com pielonefrite) | Dor lombar e febre (quando com pielonefrite) |
| Inapetência | Incontinência | ||
| Irritabilidade | Urgência miccional |
Diagnóstico Laboratorial
O diagnóstico exige análise bioquímica (EAS) e, obrigatoriamente, a Urocultura.
A. Urina Tipo 1 (EAS/Fita)
- Nitrito: Alta especificidade (se positivo, confirma a hipótese). Indica presença de Gram-negativos (que convertem nitrato em nitrito).
- Esterase Leucocitária: Alta sensibilidade (se negativo, afasta bem a hipótese). Indica piúria (inflamação).
B. Urocultura: O Padrão-Ouro
A interpretação depende do método de coleta. Em crianças sem controle esfincteriano, deve-se evitar o saco coletor para diagnóstico definitivo devido à alta taxa de contaminação.
| Método de Coleta | Contagem de Colônias (UFC/ml) para Diagnóstico |
| Punção Suprapúbica | Qualquer crescimento |
| Cateterismo Vesical | 50.000 |
| Jato Médio | 100.000 (Protocolo SBP) |
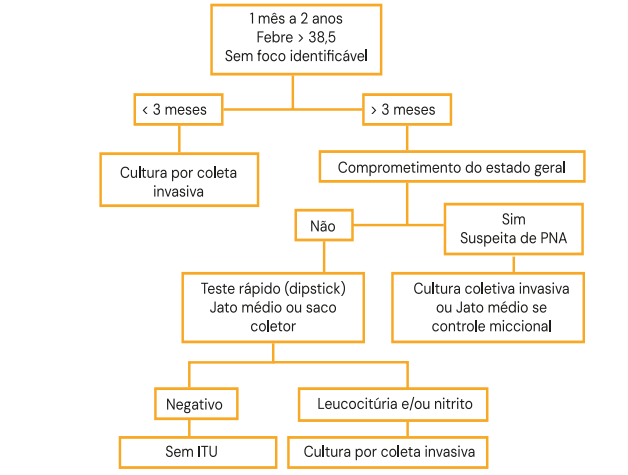
Fluxograma de Coleta (Menores de 2 anos com Febre):
- < 3 meses: Sempre coleta invasiva (cateterismo ou punção).
- > 3 meses: Pode-se triar com saco coletor. Se vier alterado (leucocitúria/nitrito), deve-se confirmar com coleta invasiva antes de iniciar antibiótico.
Como tratar a Infecção Urinária?
O objetivo é erradicar a infecção aguda e prevenir cicatrizes renais.
Critérios de Internação
Menores de 2-3 meses, urosepse, imunossupressão, vômitos incoercíveis ou má adesão/falha do tratamento oral.
Escolha do Antibiótico (SBP 2023)
A escolha do antibiótico pode ser empírica (como a maioria e por E. coli, podemos avaliar o gram, considerar a oscilação do nível de resistência e verificar com a regularidade a sensibilidade bacteriana local), parental (com cefuroxima ou ceftriaxona por exemplo) e orais (como cefaclor e amoxicilina-clavulanato). O tempo de tratamento depende da técnica utilizada, mas pode durar até 14 dias.
- Cistite (Baixa): Nitrofurantoína, Cefalexina ou Sulfametoxazol-Trimetoprima.
- Pielonefrite (Alta/Febril):
- Oral: Cefuroxima, Amoxicilina+Clavulanato ou Ciprofloxacino (uso restrito).
- Nota: A Nitrofurantoína não penetra no parênquima renal, portanto não deve ser usada em pielonefrites.
- Parenteral: Ceftriaxona, Cefuroxima, Aminoglicosídeos (Amicacina/Gentamicina).
- Neonatos: Ampicilina + Gentamicina (para cobrir E. coli, GBS e Enterococo).
Duração: Pielonefrite/ITU febril deve ser tratada por 10 dias segundo a SBP.
Podemos, por fim, avaliar a melhora do paciente em casos de melhora clínica em 24h para cistites e 48-96h para pielonefrites. O tratamento deve ser avaliado em 48 a 72 ,avaliando resultado do antibiograma para possibilidade de deslocamento antibiótico.
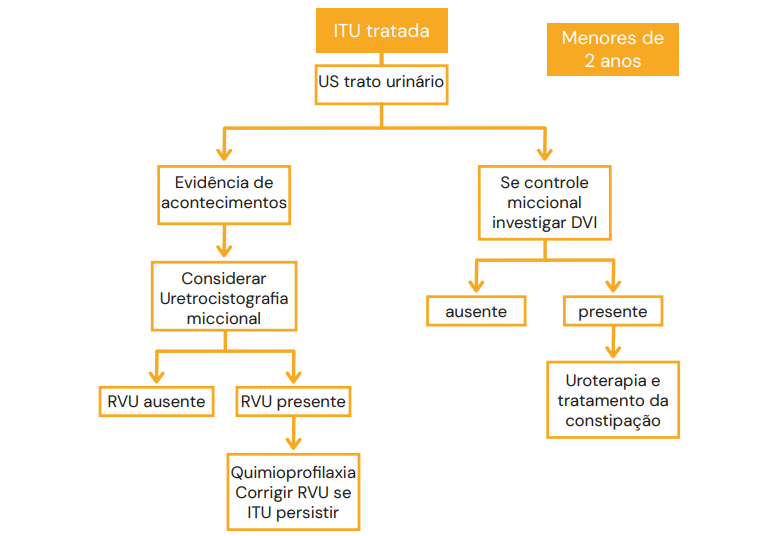
Investigação por Imagem
Após o tratamento da fase aguda, é fundamental investigar malformações do trato urinário (CAKUT).
- Ultrassonografia (USG) de Rins e Vias Urinárias:
- Indicada para TODAS as crianças < 2 anos com ITU febril.
- Uretrocistografia Miccional (UCM):
- Avalia a presença de Refluxo Vesico-Ureteral e a anatomia da uretra/bexiga.
- Indicada se o USG for alterado ou em casos de ITU recorrente.
- Cintilografia (DMSA):
- Padrão-ouro para detecção de cicatriz renal. Deve ser realizada > 4 meses após a infecção aguda (fase tardia).
Quando indicar Profilaxia?
A profilaxia antibiótica não é para todos. O uso indiscriminado aumenta resistência bacteriana sem reduzir cicatrizes em casos leves.
Indicações Formais (SBP 2023):
- RVU graus IV e V (alto grau).
- Uropatias obstrutivas.
- ITU recorrente (2 ou mais pielonefrites; ou 1 pielonefrite + 1 cistite; ou 3 ou mais cistites).
- Crianças com USG alterado aguardando investigação completa.
Drogas Profiláticas: Nitrofurantoína, Sulfametoxazol-Trimetoprima ou Cefalexina (esta última é a escolha para < 6 semanas de vida). A dose utilizada é 1/3 a 1/2 da dose terapêutica, administrada uma vez ao dia, preferencialmente à noite.
Conquiste a aprovação
As provas de residência estão cada vez mais perto! Se você quer ser mais um aprovado nas melhores residências médicas do país, então conheça o Grupo MedCof! Temos um catálogo repleto de cursos que te guiarão na jornada para as provas de Residência Médica que ocorrerão em 2024/2025!

