O mediastino é frequentemente descrito como uma “caixa de surpresas”, mas, felizmente para o cirurgião, as patologias que o habitam respeitam barreiras anatômicas rigorosas. A avaliação inicial de qualquer massa mediastinal baseia-se em três pilares fundamentais: Idade, Sexo e Localização. Desses, a localização é o fator preditivo mais forte, definindo o diagnóstico provável em cerca de 80% dos casos.

A regra dos compartimentos
A divisão anatômica é o mapa que orienta a suspeita diagnóstica e a conduta:
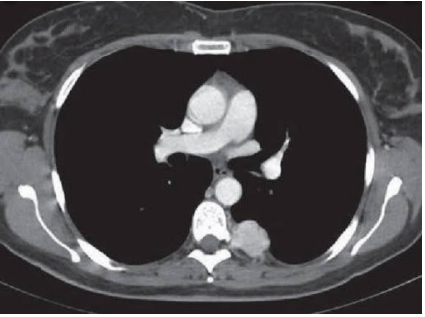
- Mediastino Anterior (60% das massas): É a região mais nobre e frequentemente acometida. As principais etiologias formam o clássico grupo dos “Ts” e linfomas: Timoma (30%), Linfoma (25%) e Tumores de Células Germinativas (15% – Teratomas).
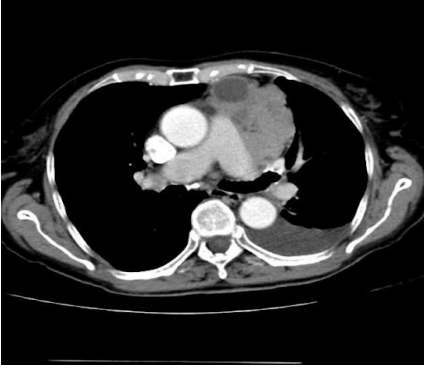
- Mediastino Médio (20%): Predomínio de lesões císticas (Cistos Broncogênicos, Pericárdicos, Esofágicos) e Linfonodomegalias (Linfomas ou Metástases).
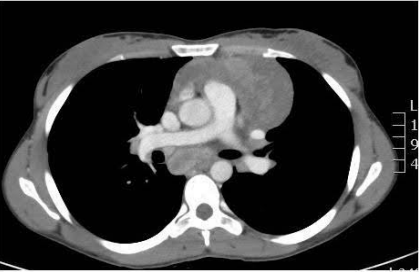
- Mediastino Posterior (20%): O reino dos Tumores Neurogênicos (como os Schwannomas).
Sintomas e Malignidade
Existe uma correlação clínica importante: se o paciente é sintomático (apresentando tosse, febre, dispneia ou síndrome da veia cava superior) a chance de malignidade é alta (cerca de 85%). Em pacientes assintomáticos, com achados incidentais, essa chance cai para menos de 50%.
Timoma
É o tumor mais comum desta região, típico de adultos entre 30 e 70 anos. Geralmente possui crescimento indolente.
- A Conexão com Miastenia Gravis: Existe uma relação bidirecional. Cerca de 30% dos pacientes com Timoma desenvolvem Miastenia. Por outro lado, na Miastenia Gravis, a presença do anticorpo Anti-AChR positivo é uma indicação formal de timectomia (retirada do timo), mesmo que não haja tumor visível, visando o controle dos sintomas neurológicos.
- Tratamento: É fundamentalmente cirúrgico. O fator prognóstico mais importante é a Ressecção R0 (completa).
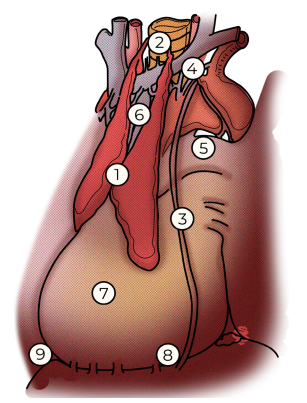
- Estadiamento (Masaoka): Define a necessidade de terapia adjuvante. Tumores invasivos (estágios II e III) geralmente requerem radioterapia pós-operatória.
Classificação de Masaoka
- I – Encapsulado;
- II – invasão de gordura adjacente;
- IIa – extravasamento microscópico;
- IIb – extravasamento macroscópico;
- III – invasão pericárdio, vasos e pulmão;
- IVa – disseminação intratorácica;
- IVb – disseminação hematogênica e linfática;
Linfoma
Acomete predominantemente pacientes jovens e pode ocupar tanto o mediastino anterior quanto o médio.
- Quadro Clínico: Frequentemente associado a sintomas sistêmicos, os chamados Sintomas B (febre, sudorese noturna profusa, perda de peso inexplicada).
- Regra de Ouro: Linfoma não se opera com intuito curativo! O tratamento é sistêmico (Quimioterapia + Radioterapia). O papel do cirurgião restringe-se à biópsia diagnóstica, caso os métodos menos invasivos falhem.
- Cuidado: Em massas grandes, há risco de compressão da via aérea, podendo exigir traqueostomia de urgência.
Tumores de Células Germinativas
Também localizados no mediastino anterior, dividem-se em três grupos. A dosagem de marcadores (Alfa-fetoproteína e Beta-HCG) é mandatória e pode dispensar a biópsia.
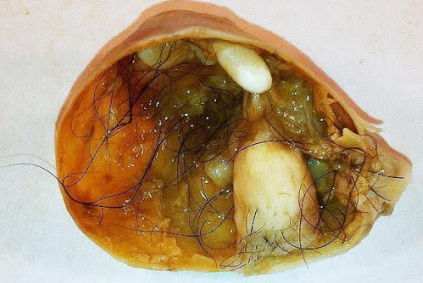
- Teratoma Maduro: Benigno. Contém tecidos de várias origens (cabelo, dente, gordura). Um sintoma raro e patognomônico é a tricoptise (tossir cabelos) se houver fístula para a via aérea. O tratamento é a ressecção cirúrgica.
- Seminomatosos: Quase exclusivos de homens. O marcador PLAP (Fosfatase Alcalina Placentária) é positivo, mas não elevam Alfa-feto nem Beta-HCG. Têm bom prognóstico e são muito radiossensíveis (QT + RT seguida de cirurgia se houver massa residual).
- Não-Seminomatosos: Homens jovens (forte associação com Síndrome de Klinefelter). Elevam Alfa-fetoproteína e Beta-HCG. São tumores agressivos, heterogêneos e invasivos à tomografia. O prognóstico é reservado.
Cistos e Tumores Neurogênicos
- Cistos (Mediastino Médio): Geralmente são benignos e assintomáticos. O cisto pericárdico merece atenção especial da equipe de anestesia: ao relaxar a musculatura na indução, o cisto pode comprimir o coração e causar parada cardíaca por baixo débito.
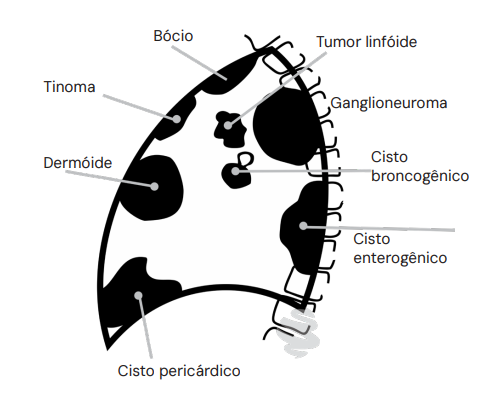
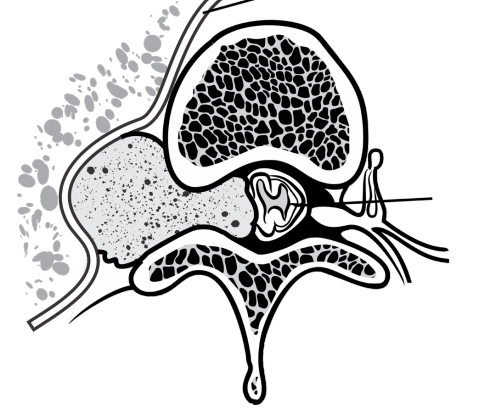
- Schwannoma (Mediastino Posterior): Tumor benigno da bainha neural. A preocupação principal é a invasão do forame intervertebral (tumor em “halteres” ou “ampulheta”), comprimindo a medula espinhal. Nesses casos, a cirurgia exige laminectomia prévia ou combinada com a toracotomia para evitar lesão medular.
A decisão da biópsia: Fazer ou Não Fazer?
Esta é uma “pegadinha” frequente na prática e em provas:
- Se você encontrar uma massa no mediastino anterior ressecável (> 5cm) e com suspeita de Timoma ou Teratoma: NÃO faça biópsia. A conduta é a ressecção cirúrgica completa (Timectomia). A biópsia prévia pode romper a cápsula e disseminar o tumor no espaço pleural.
- Quando biopsiar? Se houver suspeita forte de Linfoma, tumores irressecáveis (invasão de grandes vasos) ou dúvida diagnóstica persistente (ex: homem jovem com massa anterior e marcadores negativos).
Conquiste a aprovação e acompanhe mais notícias!
Gostou do conteúdo? Continue acompanhando nosso blog para ficar por dentro das principais notícias sobre residência médica, editais e oportunidades que podem transformar sua carreira!