O bloqueio de neuroeixo é uma das competências fundamentais na prática anestésica e um tópico de alta frequência nas provas de residência de Cirurgia, Anestesiologia e Ginecologia/Obstetrícia. Compreender a anatomia, as diferenças técnicas e as implicações fisiológicas é crucial.
Conceitos de Dor e Opioides
A anestesia regional é parte fundamental do manejo da dor.
- Mecanismo da Dor: A dor viaja por quatro etapas: Transdução (estímulo nocivo na periferia), Condução (nervo periférico), Modulação (corno dorsal da medula) e Percepção (cérebro).
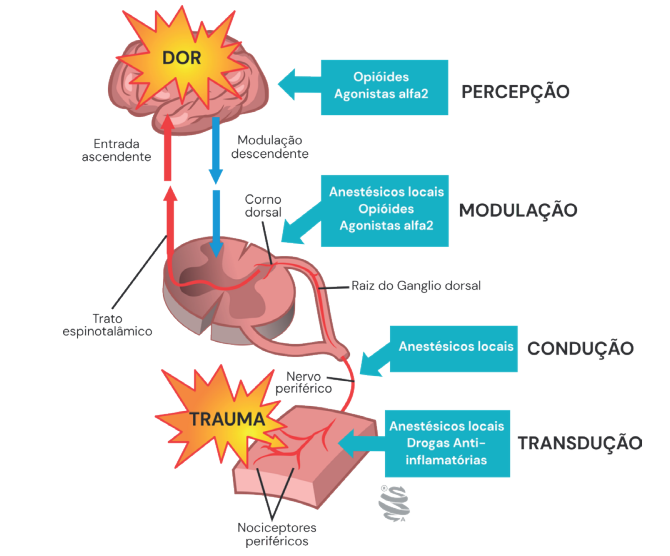
Mecanismo fisiológico da Dor. Fonte: Acervo de aulas do Grupo MedCof.
- Tipos de Dor:
- Nociceptiva: Ativação de nociceptores (Somática: fratura; Visceral: cólica).
- Neuropática: Lesão do sistema nervoso (Central: AVC; Periférica: neuralgia pós-herpética, diabetes).
- Nociplástica: Dor por alteração da nocicepção, sem lesão tecidual ou neural clara (Fibromialgia, Síndrome do Intestino Irritável).
- Diagnóstico da Dor Neuropática: Suspeitar com descritores como “queimação”, “choque elétrico”, “formigamento”. Ferramentas como o questionário DN4 (score ≥ 4 sugere dor neuropática) são úteis.
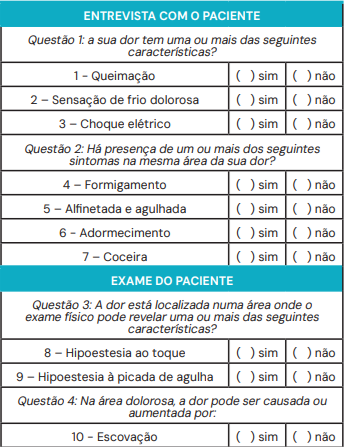
Dor nociceptiva: < 4 critérios preenchidos; Dor neuropática: ≥ 4 critérios preenchidos. Fonte: Acervo de aulas do Grupo MedCof.
- Escada Analgésica (OMS): O tratamento da dor é escalonado, associando analgésicos/AINES, opioides fracos, opioides fortes e drogas adjuvantes (anticonvulsivantes, antidepressivos) conforme a intensidade.
- Riscos dos Opioides:
- Epidemia e Risco de Abuso: Sempre avaliar o risco de transtorno de uso de opioides (verificar histórico familiar e pessoal de abuso, doença psicológica, etc.).
- Efeitos Adversos: Constipação (mais comum), náuseas, sedação e o mais temido, depressão respiratória.
- Atenção: Metadona: Risco elevado de morte por overdose, farmacocinética variável e risco de alargamento do intervalo QT.
Anatomia Essencial: Onde Punção é Segurança
O principal objetivo anatômico é evitar a medula espinhal.
- Término da Medula (Cone Medular): No adulto, a medula espinhal termina, na maioria das vezes (60%), ao nível de L1. Em 30% dos casos, pode terminar em T12, e em 10%, em L3.
- Marco de Segurança: Devido a essa variação, as punções lombares são consideradas mais seguras nos espaços L3-L4 e L4-L5.
- Linha de Tuffier: Este é o seu marco anatômico de superfície. Trata-se da linha que conecta as cristas ilíacas postero-superiores, cruzando a coluna tipicamente ao nível do processo espinhoso de L4 ou do espaço intervertebral L4-L5.
A Punção: Raqui vs. Peridural
Embora ambas sejam anestesias regionais no neuroeixo, suas técnicas, locais e efeitos são distintos.
Raquianestesia (Anestesia Espinhal)
- Espaço-Alvo: Espaço subaracnóideo. O anestésico é injetado diretamente no líquido cefalorraquidiano (LCR).
- Nível de Punção: Sempre abaixo do cone medular (geralmente L3-L4 ou L4-L5).
- Agulha: Fina (ex: 27G), classicamente com “ponta de lápis” (como a agulha de Whitacre), que divulsiona as fibras da dura-máter em vez de cortá-las, reduzindo o risco de cefaleia pós-punção.
- Características:
- Latência: Curta (contato direto do anestésico com as raízes).
- Volume/Dose: Baixos (ex: < 4 mL).
- Baricidade: A densidade da solução (geralmente hiperbárica, com adição de glicose) influencia a dispersão do anestésico no LCR, que é afetada pela gravidade.
- Estruturas Atravessadas (Via Mediana):
- Pele
- Subcutâneo
- Ligamento Supraespinhoso
- Ligamento Interespinhoso
- Ligamento Amarelo (perda súbita de resistência aqui indica o espaço peridural)
- Espaço Peridural
- Dura-máter
- Aracnoide (confirmação pela saída de líquor)
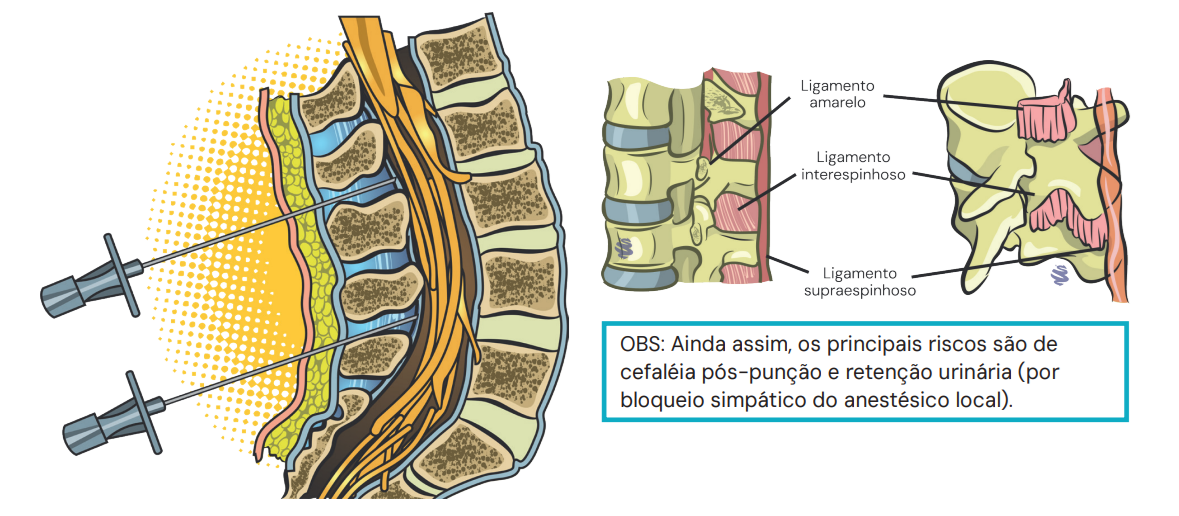
Anatomia da punção. Fonte: Acervo de aulas do Grupo MedCof.
Anestesia Peridural (Epidural)
- Espaço-Alvo: Espaço peridural (um espaço virtual entre o ligamento amarelo e a dura-máter).
- Nível de Punção: Pode ser realizada em qualquer nível da coluna (torácico, lombar), permitindo um bloqueio “em faixa” (segmentar).
- Técnica: Utiliza a “perda de resistência”. O anestesista avança a agulha com uma seringa contendo ar ou soro fisiológico; ao atravessar o denso ligamento amarelo e entrar no espaço peridural (que tem pressão negativa), há uma perda súbita da resistência ao êmbolo.
- Agulha: Calibrosa (ex: 16-18G), como a agulha de Tuohy, permitindo a passagem de um cateter para infusão contínua ou analgesia controlada pelo paciente (PCA).
- Características:
- Latência: Maior (o anestésico precisa atravessar as meninges para atingir as raízes).
- Volume/Dose: Altos.
Via Paramediana: Em idosos com ligamentos calcificados na linha média, a abordagem paramediana (lateral à linha média) atravessa a musculatura paravertebral e atinge diretamente o ligamento amarelo, sendo uma alternativa preferível.
Fisiologia do Bloqueio: Efeitos e Ordem
O bloqueio anestésico não é homogêneo; ele afeta diferentes tipos de fibras nervosas em momentos distintos.
Ordem do Bloqueio (Início)
O bloqueio segue uma ordem diferencial, das fibras mais sensíveis (finas e mielinizadas) para as menos sensíveis (grossas):
- Fibras B (Autonômicas Pré-ganglionares): Bloqueio simpático.
- Fibras A-delta e C (Dor e Temperatura): Analgesia.
- Fibras A-gama (Tônus muscular): Relaxamento.
- Fibras A-beta (Toque e Pressão).
- Fibras A-alfa (Motor e Propriocepção): Bloqueio motor.
A recuperação do bloqueio segue a ordem inversa (o motor retorna antes da sensibilidade e do simpático).
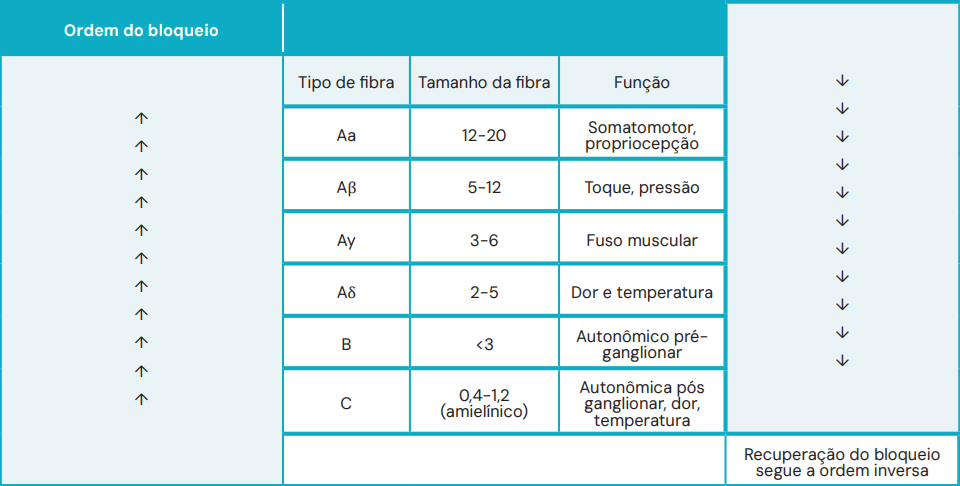
Tabela de classificação do tipo de fibra e suas características específicas. Fonte: Acervo de aulas do Grupo MedCof.
Efeitos Sistêmicos (Principalmente na Raquianestesia)
A maioria dos efeitos sistêmicos deriva do bloqueio simpático (T1-L2):
- Hipotensão: É o efeito mais comum, causado pela vasodilatação (bloqueio simpático).
- Bradicardia: Ocorre se o bloqueio atinge os níveis T1-T5 (fibras cardioaceleradoras), levando à predominância vagal. Causa queda do débito cardíaco e frequência cardíaca.
- Hipotermia: Devido à vasodilatação e redistribuição de calor.
- Bexigoma (Retenção Urinária): Comum por bloqueio do plexo sacral (acima de S3), especialmente em homens > 50 anos.
- Função Respiratória: O diafragma (C3-C5) não é afetado em bloqueios lombares. No entanto, pode ocorrer redução do Volume de Reserva Expiratório (VRE) e da Capacidade Vital Forçada (CVF) devido ao bloqueio dos músculos expiratórios (abdominais e intercostais).
Contraindicações ao Neuroeixo
- Absolutas:
- Recusa do paciente (a principal).
- Infecção no local da punção.
- Aumento da Pressão Intracraniana (PIC): Risco de herniação cerebral.
- Relativas:
- Coagulopatia ou anticoagulação plena.
- Plaquetopenia (geralmente < 50.000 é considerado relativo, embora valores variem).
- Choque ou hipovolemia grave (o bloqueio simpático agravará a hipotensão).
- Estenose aórtica grave (pacientes com débito cardíaco fixo não toleram a queda na RVP).
- Mielopatia ou esclerose múltipla (controversa).
Complicação Clássica: Cefaleia Pós-Punção da Dura-Máter (CPPD)
É o evento adverso mais frequente da raquianestesia (e da punção acidental na peridural).
- Mecanismo: Fuga de LCR pelo orifício na dura-máter, causando hipotensão liquórica. Isso leva à tração de estruturas meníngeas sensíveis à dor e vasodilatação cerebral compensatória.
- Fatores de Risco: Sexo feminino, idade (10-50 anos), gestação, desidratação, histórico de cefaleia e, o mais importante, tipo e calibre da agulha (agulhas calibrosas e cortantes aumentam o risco).
- Quadro Clínico: A característica cardeal é a cefaleia posicional. É uma dor fronto-temporo-occipital que piora drasticamente na posição ereta (sentada ou em pé) e melhora significativamente com o decúbito. Geralmente surge 24-48h após a punção.
- Tratamento:
- Leve: Tratamento conservador com repouso, hidratação vigorosa, analgésicos e cafeína (causa vasoconstrição cerebral).
Grave/Incapacitante:Blood Patch. Injeta-se sangue autólogo (aprox. 20 mL) do paciente no espaço peridural, no mesmo nível ou abaixo da punção. O sangue forma um “tampão” que estanca o vazamento de LCR.
Prepare-se conosco
Quer se preparar para as provas de residência médica de 2025? Então prepare-se com o Grupo MedCof e confira o vídeo no qual nossos especialistas tiram dúvidas sobre as principais residências!