
As hemorragias que ocorrem após a 20ª semana de gestação são responsáveis por altas taxas de morbimortalidade materna e perinatal. O diagnóstico diferencial imediato é a pedra angular do sucesso terapêutico.
Descolamento Prematuro de Placenta
O Descolamento Prematuro de Placenta é definido como a separação da placenta de sua inserção uterina antes do nascimento do feto, em gestações acima de 20 semanas.
Fisiopatologia
A hemorragia ocorre na decídua basal, formando um hematoma retroplacentário que descola a placenta e comprime o espaço interviloso, anulando as trocas gasosas.
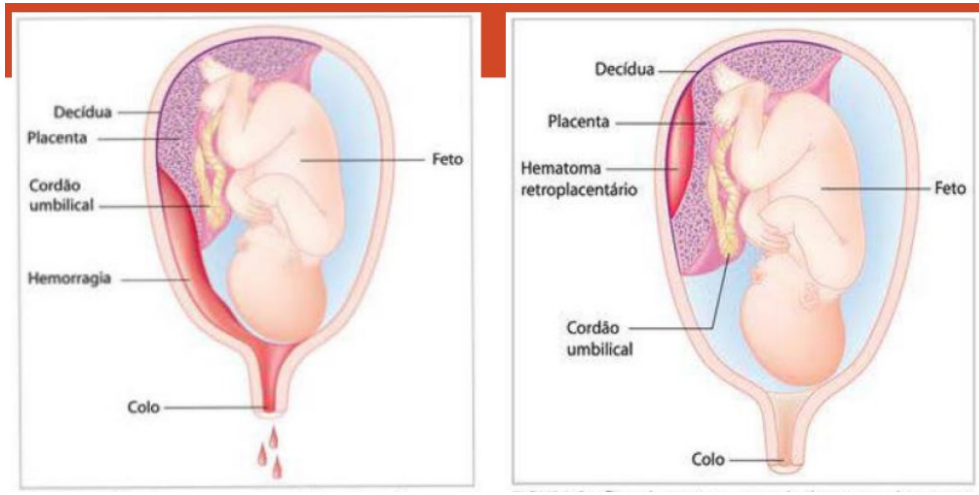
- Sangramento (80%): Escuro, pois é sangue retido e antigo.
- Hemoâmnio: Presença de sangue no líquido amniótico.
- Hipertonia Uterina: O útero não relaxa entre as contrações, mantendo-se lenhoso e doloroso. Isso pode mascarar a palpação fetal.
- Sinais Sistêmicos: A perda sanguínea pode ser subestimada (sangramento oculto retroplacentário), havendo desproporção entre o sangramento vaginal visível e o grau de choque materno.
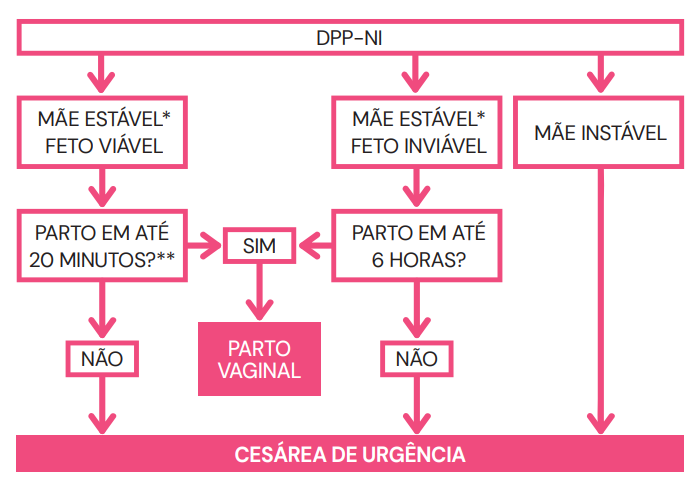
Algoritmo de Decisão Terapêutica
A conduta depende do binômio Estabilidade Materna e Vitalidade Fetal.
- Amniotomia (Bolsa Rota): Deve ser feita sempre e precocemente.
- Objetivos: Reduzir a pressão intrauterina (diminuindo a compressão da veia cava), reduzir o extravasamento de sangue para o miométrio (evitando útero de Couvelaire) e acelerar o parto.
- Via de Parto:
- Feto Vivo + Mãe Estável: Cesárea é a regra, pois o sofrimento fetal é agudo.
- Exceção: Se o parto for iminente (expulsivo), permite-se a via vaginal sob monitorização contínua.
- Feto Morto + Mãe Estável: A escolha é o Parto Vaginal. A cesárea adiciona morbidade cirúrgica desnecessária a uma mãe que já perdeu sangue, sem benefício fetal.
- Mãe Instável (Choque): Independente da vida fetal, a prioridade é salvar a mãe. Realiza-se cesárea de emergência se o parto vaginal não for imediato, visando hemostasia.
- Feto Vivo + Mãe Estável: Cesárea é a regra, pois o sofrimento fetal é agudo.
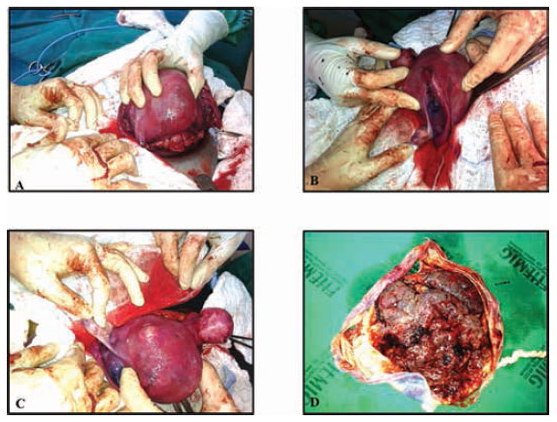
Complicação: Útero de Couvelaire
O sangue infiltra-se entre as fibras miometriais, dissociando-as e impedindo a contração pós-parto (atonia uterina). O útero apresenta aspecto “tigróide” ou vinhoso à laparotomia. O tratamento inicial é conservador (massagem, uterotônicos), mas pode exigir histerectomia em casos refratários.
Placenta Prévia
Definida como placenta inserida no segmento inferior do útero após 28 semanas. Antes disso, o diagnóstico é apenas “placenta de inserção baixa”, pois a migração placentária ainda pode ocorrer.
Classificação Topográfica
- Placenta Prévia: Cobre total ou parcialmente o Orifício Interno do Colo (OIC).
- Placenta de Inserção Baixa: A borda placentária está a menos de 2 cm do OIC, sem cobri-lo.
Diagnóstico e Manejo Específico
- Quadro Clínico: Sangramento “sentinela” (pequeno volume inicial), vermelho-vivo, indolor, espontâneo e recorrente. O útero permanece com tônus normal (diferente do DPP).
- Proibição: O toque vaginal é proscrito até que a localização da placenta seja conhecida, pois pode desencadear hemorragia cataclísmica.
- Conduta na Prematuridade: Se o sangramento cessar e a mãe estiver estável, adota-se conduta expectante com corticoterapia para maturação pulmonar. O parto é agendado (eletivo) por volta de 36-37 semanas.
- Via de Parto:
- Placenta Prévia Total/Parcial: Cesárea obrigatória.
- Inserção Baixa: Pode-se tentar parto vaginal, monitorando o sangramento.
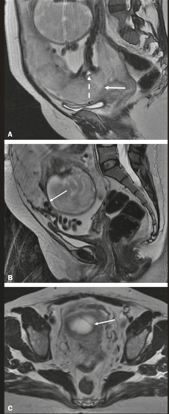
O Espectro do Acretismo Placentário
Em pacientes com Cesárea Anterior + Placenta Prévia, o risco de acretismo (invasão do miométrio pela placenta) é altíssimo.
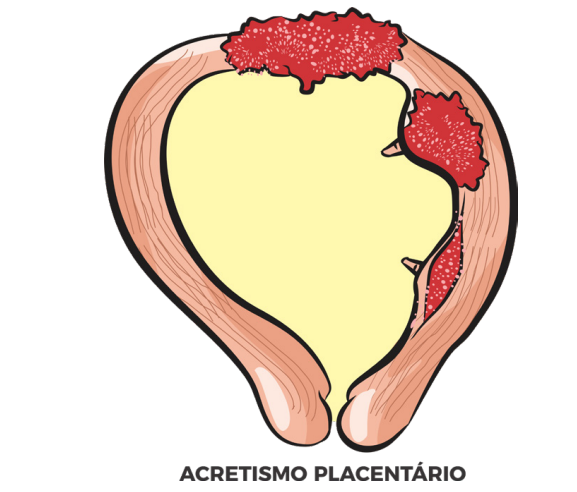
- Diagnóstico: USG com Doppler ou Ressonância Magnética (principalmente para placenta posterior).
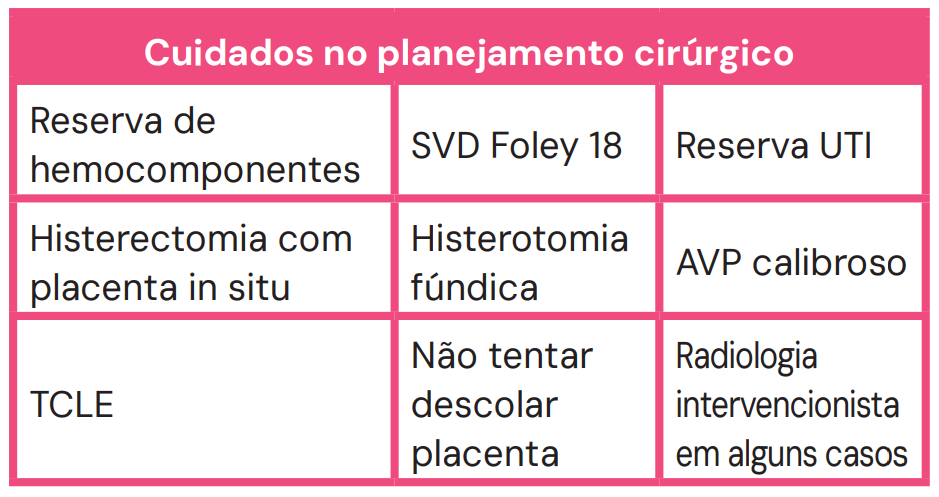
- Preparo Cirúrgico: É uma cirurgia de guerra. Requer reserva de sangue, UTI, equipe experiente e consentimento para Histerectomia Puerperal (muitas vezes necessária, podendo ser feita com a placenta in situ para reduzir sangramento).
Rotura Uterina
É a separação completa da parede uterina, comunicando a cavidade uterina com a abdominal. Geralmente ocorre durante o trabalho de parto em úteros cicatriciais (cesárea prévia ou miomectomia).
Sinais Clínicos Evolutivos
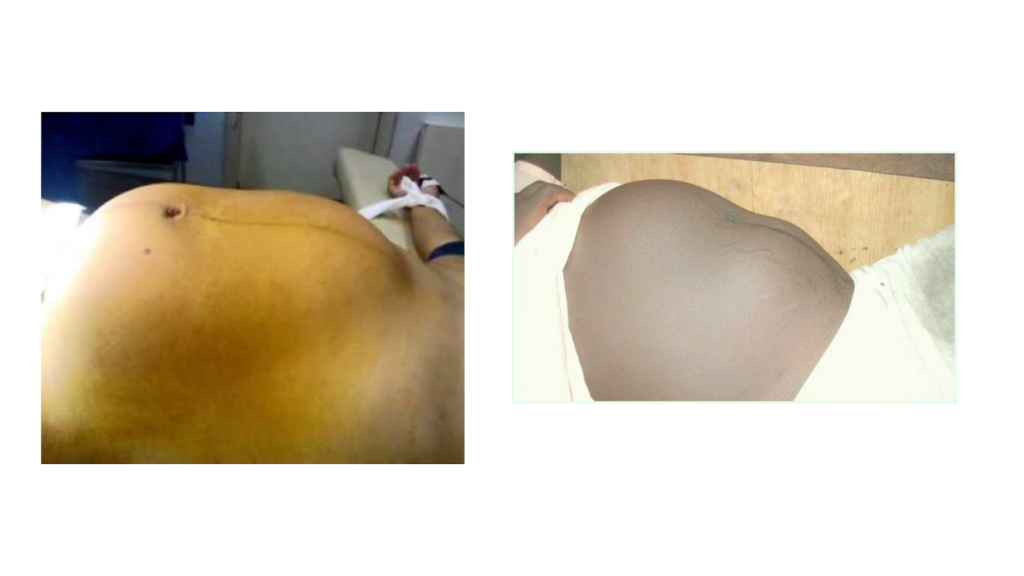
- Iminência de Rotura (Síndrome de Bandl-Frommel):
- Sinal de Bandl: Anel de constrição visível infraumbilical (útero em ampulheta) separando o corpo (que contrai) do segmento (que distende).
- Sinal de Frommel: Ligamentos redondos retesados e dolorosos à palpação (como cordas de violão).
- Rotura Consumada:
- Dor lancinante seguida de alívio súbito (a “calmaria enganosa” pela parada das contrações).
- Subida da apresentação fetal (Sinal de Reasens): O feto “foge” para a cavidade abdominal e não é mais tocado vaginalmente.
- Sinal de Clark: Enfisema subcutâneo (crepitação) na parede abdominal (raro).
- Sinais de Hemoperitônio: Sinal de Laffont (dor no ombro por irritação frênica) e Sinal de Cullen (equimose periumbilical – tardio).
Conduta
Laparotomia exploradora imediata. O objetivo é salvar a mãe. Pode-se tentar a histerorrafia (sutura) se a lesão for limpa e a paciente desejar fertilidade, mas frequentemente a histerectomia é necessária para controle do sangramento.
Vasa Prévia e Rotura de Seio Marginal
- Rotura de Vasa Prévia: Ocorre quando vasos umbilicais desprotegidos (inserção velamentosa) rompem-se no momento da amniorrexe.
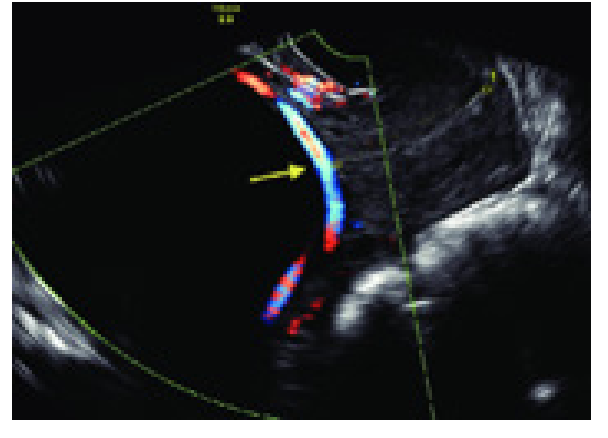
- Clínica: Sangramento vaginal imediato após ruptura da bolsa + Bradicardia fetal aguda. O sangue é fetal! O feto entra em choque rapidamente.
- Conduta: Cesárea de emergência absoluta. A mortalidade fetal é >50%.
- Rotura de Seio Marginal: É um sangramento materno, indolor, periparto, similar à Placenta Prévia, mas com placenta topicamente inserida. O diagnóstico é de exclusão e confirmado apenas pela histopatologia pós-parto. A conduta é expectante com vigilância da vitalidade fetal.
Seja um MedCofer!
Quer alcançar a aprovação nas provas de residência médica? Então seja um MedCofer! Aqui te ajudaremos na busca da aprovação com conteúdos de qualidade e uma metodologia que já aprovou mais de 35 mil residentes no país! Por fim, acesse o nosso canal do youtube para ver o nosso material.
