O Tromboembolismo Pulmonar (TEP) é definido pela impactação de um trombo (coágulo) na artéria pulmonar. Essa condição pode se apresentar tanto de forma aguda quanto crônica.
Epidemiologia
O TEP é uma das principais emergências cardiovasculares. O Tromboembolismo Venoso (TEV), que engloba o TEP e Trombose Venosa Profunda (TVP), é a terceira causa de morte cardiovascular mais comum na prática clínica, superado apenas pelo infarto do miocárdio (1º) e pelos AVEs (2º).
Principais dados epidemiológicos:
- Incidência (anual):
- TEP: 39-115 por 100.000 habitantes.
- TVP: 53-162 por 100.000 habitantes.
- Mortalidade (EUA): Aproximadamente 300.000 por ano.
- Fator Idade: O risco é 8 vezes maior em indivíduos com mais de 80 anos.
- Impacto Econômico: Varia em cerca de 8,5 bilhões de euros por ano na União Europeia.
Vamos conferir alguns dados de mortalidade no Brasil, retirados do DATASUS:
Período: jan/2017 – abr/2018
| REGIÃO | TAXA DE MORTALIDADE |
| Região Norte | 20,75 |
| Região Nordeste | 26,25 |
| Região Sudeste | 18,15 |
| Região Sul | 14,46 |
| Região Centro-Oeste | 17,77 |
Período: jan/2019 – abr/2022
| REGIÃO | TAXA DE MORTALIDADE |
| Região Norte | 23,57 |
| Região Nordeste | 22,94 |
| Região Sudeste | 17,88 |
| Região Sul | 15,73 |
| Região Centro-Oeste | 15,08 |
Fatores de Risco (Tríade de Virchow)
A suspeita de TEP começa pela identificação dos fatores de risco. Eles são classificados com base no Odds-ratio (OR):
Risco Alto (OR > 10)
- Fratura de membro inferior.
- Hospitalização por Insuficiência Cardíaca ou Fibrilação/Flutter Atrial (nos últimos 3 meses).
- Prótese de joelho ou quadril.
- Politrauma.
- Infarto do miocárdio (nos últimos 3 meses).
- Episódio prévio de TEV.
- Lesão de medula espinhal.
Risco Moderado (OR 2-9)
- Cirurgia de joelho (artroscopia).
- Doenças autoimunes.
- Transfusão de hemocomponentes.
- Acesso venoso central.
- Quimioterapia.
- Insuficiência cardíaca congestiva ou respiratória.
- Agentes estimulantes da eritropoiese.
- Neoplasias (especialmente doenças metastáticas).
- Terapia de reposição hormonal.
- Terapia contraceptiva oral.
- Pós-parto.
- Quadros infecciosos (ex: PNM, ITU, HIV).
- Trombofilia.
Risco Baixo (OR < 2)
- Repouso no leito por mais de 3 dias.
- Diabetes mellitus e Hipertensão arterial sistêmica.
- Imobilidade (viagens prolongadas).
- Envelhecimento.
- Cirurgias videolaparoscópicas (ex: colecistectomia).
- Obesidade.
- Gravidez.
- Veias varicosas.
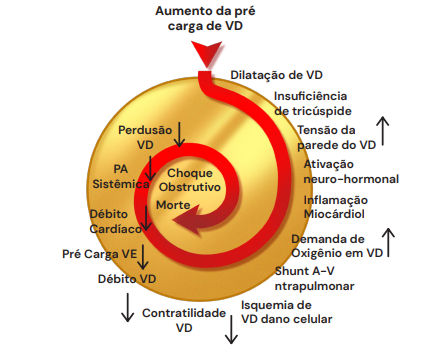
Fisiopatologia: A “Espiral da Morte”
A impactação do trombo na artéria pulmonar desencadeia uma cascata hemodinâmica grave, conhecida como a “espiral da morte” do TEP:
- Obstrução Vascular: O trombo causa um aumento abrupto da pós-carga do Ventrículo Direito (VD).
- Sobrecarga do VD: Ocorre um aumento da pré-carga do VD, levando à dilatação do VD e insuficiência da válvula tricúspide.
- Disfunção do VD: A tensão na parede do VD aumenta, elevando a demanda de oxigênio do miocárdio e causando isquemia de VD. Isso reduz a contratilidade e o débito do VD.
- Colapso do VE: Com a redução do débito do VD, há uma redução da pré-carga do Ventrículo Esquerdo (VE).
- Choque e Morte: A redução da pré-carga do VE leva à diminuição do débito cardíaco total, resultando em hipotensão sistêmica, choque obstrutivo e, finalmente, morte.
Diagnóstico do Tromboembolismo Pulmonar
O diagnóstico do TEP é um processo que combina suspeita clínica, estratificação de probabilidade e exames de imagem.
Quadro Clínico
Os sinais e sintomas são frequentemente inespecíficos.
- Comuns: Dispneia, dor torácica, pré-síncope, síncope e hemoptise.
- Raros: Instabilidade hemodinâmica, geralmente associada à síncope e disfunção de VD.
- Assintomáticos: O diagnóstico pode ser incidental em exames de rotina.
Estratificação de Risco Pré-Teste
Antes de partir para exames invasivos ou com radiação, usamos escores para definir a probabilidade clínica de TEP. Os mais usados são os escores de Wells e Geneva.
Escore de Geneva
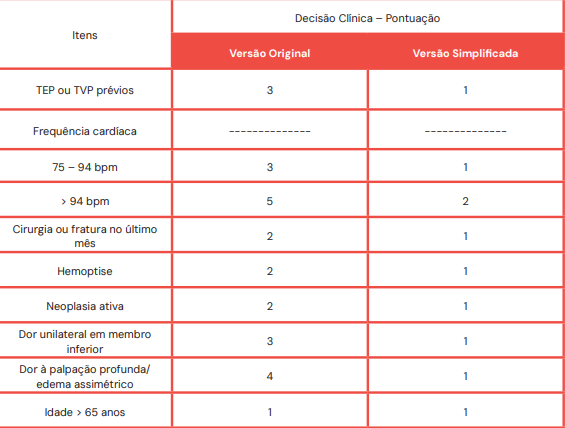
Probabilidade (Simplificada):
- TEP Improvável: 0-2 pontos
- TEP Provável: > 3 pontos
Escore de Wells
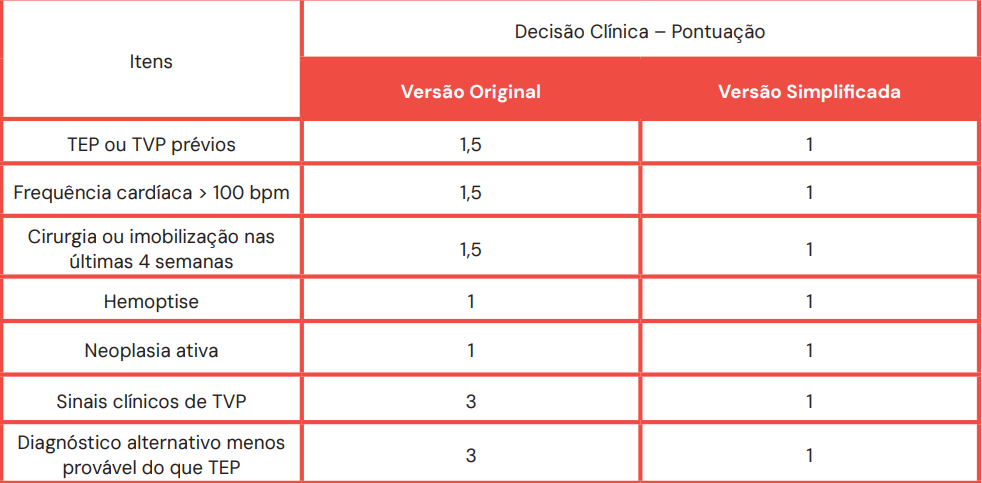
Probabilidade (Simplificada):
- TEP Improvável: 0-1 pontos
- TEP Provável: >2 pontos
Métodos Diagnósticos
Dímero-D
- É um produto da degradação da fibrina.
- Seu principal valor está no alto valor preditivo negativo (VPN), ou seja, se negativo, é ótimo para excluir TEP em pacientes de baixa probabilidade.
- Possui baixo valor preditivo positivo (VPP), pois se eleva em muitas outras condições (neoplasias, infecções, inflamações, internação).
- Ajuste para Idade: Para pacientes acima de 50 anos, o valor de corte deve ser ajustado: idade x 10 µg/L.
Angiotomografia de Tórax (Angio-TC)
- É o método de escolha para o diagnóstico.
- Apresenta alta sensibilidade (83%) e especificidade (96%).
- Possui alto VPN em pacientes com risco baixo ou intermediário.
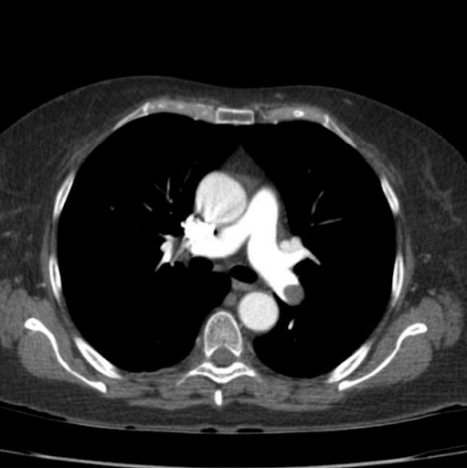
Cintilografia Ventilação/Perfusão (V/Q)
- É um método alternativo, que combina a análise da perfusão com a ventilação para aumentar a especificidade.
- Indicações: Pacientes jovens, gestantes, alérgicos ao contraste iodado ou com insuficiência renal.
- Limitação: Dificuldade para avaliar trombos periféricos.
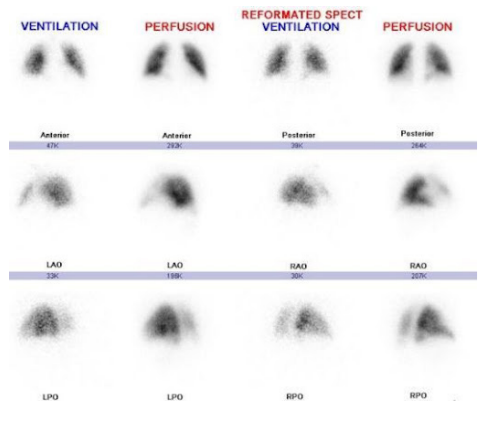
Eletrocardiograma (ECG)
- Casos leves: Taquicardia sinusal é o achado mais comum (até 40% dos casos).
- Casos graves (Sinais de sobrecarga de VD):
- Inversão de onda T nas derivações V1-V4.
- Padrão QR em V1.
- Bloqueio de ramo direito (completo ou incompleto).
- O clássico padrão S1Q3T3.
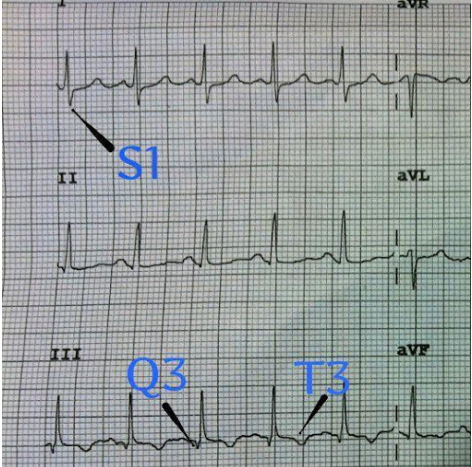
Radiografia de Tórax
- Geralmente é inespecífica, mas serve para excluir outras causas de dor torácica e dispneia.
- Achados clássicos (pouco comuns):
- Corcova de Hampton: Área em cunha sugestiva de infarto pulmonar.
- Sinal de Westermark: Oligoemia (diminuição da trama vascular) em uma área do pulmão.
- Sinal de Fleischner: Dilatação do tronco da artéria pulmonar.
Ecocardiograma Transtorácico (ECO-TT)
- É útil principalmente para a estratificação de risco em pacientes já diagnosticados.
- Pode mostrar dilatação das câmaras direitas, que ocorre em mais de 25% dos pacientes com TEP.
- Avalia parâmetros como o diâmetro do VD, distensão da veia cava inferior e o TAPSE (contratura do VD).
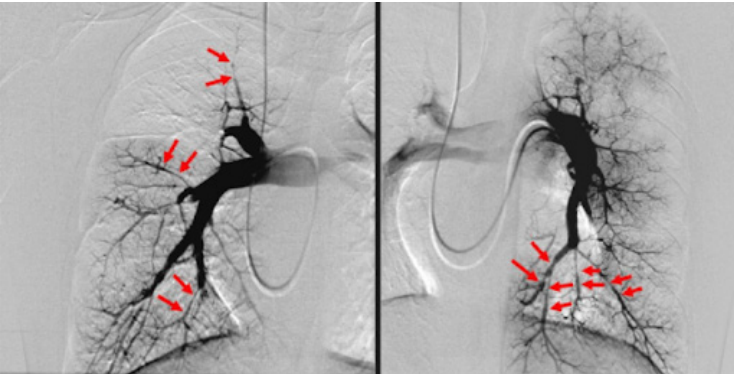
Arteriografia Pulmonar
- Antigamente considerada o padrão-ouro.
- Hoje é raramente usada devido ao risco de mortalidade (0,5%) e complicações (1-5%).
Estratificação de Risco Pós-Diagnóstico (Mortalidade Precoce)
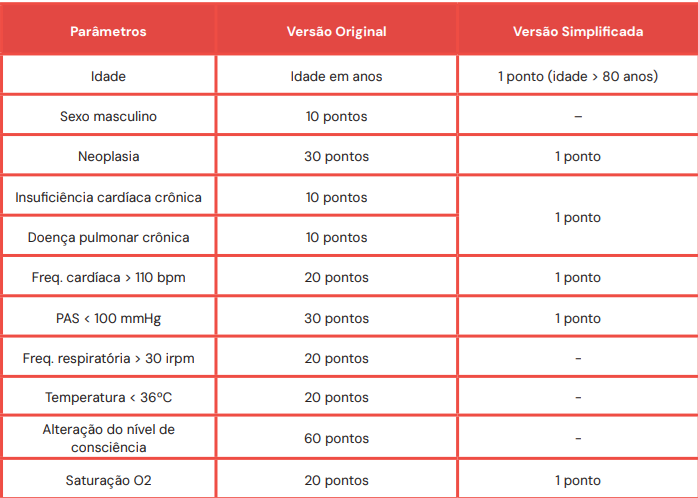
Após a confirmação do TEP, o próximo passo é avaliar o risco de mortalidade precoce (em 30 dias). Isso é feito com o escore PESI (Pulmonary Embolism Severity Index) ou sua versão simplificada, o s-PESI.
Parâmetros do Escore PESI e s-PESI
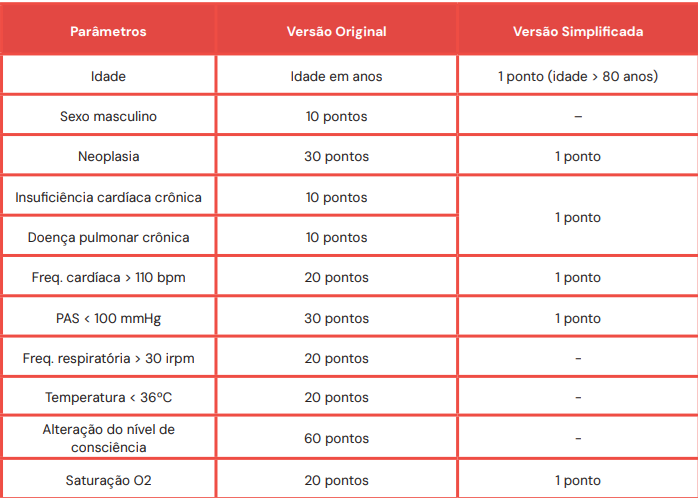
Classificação de Risco (s-PESI):
- 0 pontos: Baixo risco (Mortalidade em 30 dias de 1,0%).
- >1 ponto: Alto risco (Mortalidade em 30 dias de 10,9%).
Com base no PESI, exames de imagem (ECO/Angio-TC) e biomarcadores (Troponina/BNP), classificamos o TEP em níveis de risco para guiar o tratamento:
- Alto Risco: Paciente com instabilidade hemodinâmica (PAS < 100 mmHg).
- Risco Intermediário-Alto: Estável hemodinamicamente, mas com disfunção de VD (na imagem) E lesão miocárdica (Troponina/BNP elevados).
- Risco Intermediário-Baixo: Estável hemodinamicamente, com disfunção de VD OU lesão miocárdica, mas não ambos.
- Baixo Risco: Estável hemodinamicamente, s-PESI 0, sem disfunção de VD ou biomarcadores alterados.
Tratamento
O tratamento do TEP é baseado na estratificação de risco e inclui medidas de suporte, anticoagulação e, em casos graves, terapia de reperfusão.
Suporte Ventilatório e Circulatório
- Suporte ventilatório: Suplementação de $O_2$ e ventilação mecânica, se necessário.
- Suporte circulatório: Reposição volêmica (com cautela), vasopressores (Noradrenalina), inotrópicos (Dobutamina) e, em casos refratários, ECMO.
Anticoagulação Plena
É a base do tratamento para a maioria dos pacientes e deve ser mantida por 3-6 meses.
- Início: Deve ser iniciado imediatamente em pacientes com probabilidade pré-teste intermediária ou alta, mesmo antes da confirmação diagnóstica.
- Opções parenterais (iniciais): Heparina Não Fracionada (HNF), Heparina de Baixo Peso Molecular (HBPM, ex: Enoxaparina) ou Fondaparinux.
- Antagonistas da Vitamina K (AVK – Cumarínicos):
- Devem ser iniciados junto com a anticoagulação parenteral.
- A terapia parenteral só deve ser suspensa após 5 dias E quando o INR estiver na faixa terapêutica por 48h, para evitar risco de eventos trombogênicos.
- Novos Anticoagulantes Orais (NOACs/DOACs):
- Atuam por inibição direta do Fator Xa (Apixabana, Rivaroxabana, Edoxabana) ou do Fator IIa/Trombina (Dabigatrana).
Características dos NOACs:
Terapia de Reperfusão
Indicada para pacientes de Alto Risco (com instabilidade hemodinâmica).
- Janela de tratamento: Os melhores resultados ocorrem em até 48 horas do evento, mas a terapia pode ser útil em até 14 dias.
- Drogas (Trombólise): Alteplase e Estreptoquinase. (Tenecteplase não é aprovada para TEP).
- Risco: Não é recomendada para pacientes de risco intermediário-alto sem instabilidade, devido ao alto risco de sangramento do SNC.
- Outras opções: Tratamento percutâneo (cateter) ou embolectomia cirúrgica.
Principais Contraindicações Absolutas à Trombólise:
- Sangramento ativo (não menstrual).
- Hemorragia intracraniana prévia.
- Neoplasia maligna ou lesão vascular estrutural do SNC.
- AVE isquêmico ou TCE há menos de 3 meses.
- Suspeita de dissecção aguda de aorta.
Complicações e Seguimento
Sintomas Persistentes
A dispneia pode persistir por um período de 6 meses a 3 anos após o evento agudo. Fatores complicadores incluem idade avançada, comorbidades cardíacas/pulmonares, obesidade, tabagismo e sinais de disfunção de VD no diagnóstico.
Hipertensão Pulmonar Tromboembólica Crônica (HPTEC)
É a complicação tardia mais temida.
- Incidência: Ocorre em 0,1% a 9,1% dos pacientes nos 2 anos após o episódio agudo.
- Diagnóstico: É feito pela presença de trombo após 6 meses de anticoagulação plena (tempo mínimo obrigatório), avaliado por ECO-TT, Angio-TC, Cintilografia V/Q ou Arteriografia.
- Fatores de Risco para HPTEC:
- Relacionados ao TEP agudo: Episódios prévios de TEP/TVP, trombo extenso na Angio-TC, disfunção de VD ou sinais de HP no ECO-TT inicial.
- Doenças crônicas: Shunts ventrículo-atriais, cateteres infectados, SAAF, hipotireoidismo, neoplasias e doença inflamatória intestinal.
- Tratamento da HPTEC:
- Cirúrgico (Preferencial): Tromboendarterectomia.
- Percutâneo: Angioplastia pulmonar.
- Farmacológico: Indicado para pacientes não cirúrgicos. Inclui anticoagulantes, diuréticos, Riociguate (estimulador da guanilato ciclase
Conquiste a aprovação e acompanhe mais notícias!
Gostou do conteúdo? Continue acompanhando nosso blog para ficar por dentro das principais notícias sobre residência médica, editais e oportunidades que podem transformar sua carreira!