Uma análise do artigo “Unraveling Lipedema: Comprehensive Insights and the Path to Future Discoveries”, publicado em janeiro de 2026 no npj Metabolic Health and Disease, e como ele muda a forma de pensar a doença.
Introdução ao artigo
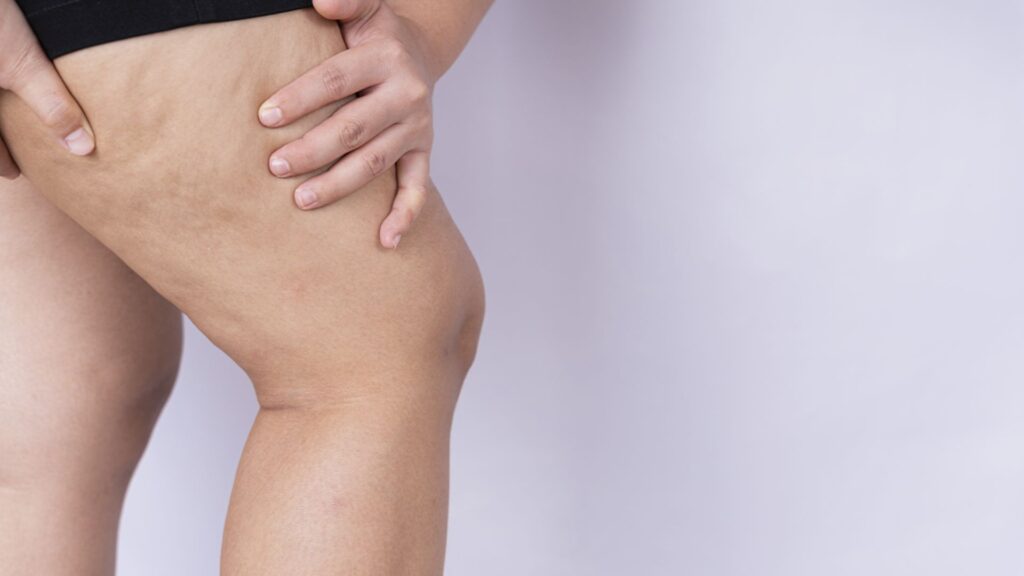
O lipedema é uma doença crônica do tecido adiposo subcutâneo caracterizada pelo acúmulo simétrico de gordura em glúteos, quadris e membros inferiores, com preservação característica do tronco, mãos e pés, o chamado cuff sign.
O tecido costuma ser nodular, de consistência “gelatinosa”, e frequentemente causa dor, hipersensibilidade e equimoses espontâneas.
Apesar de sua prevalência, a doença segue sendo subdiagnosticada e confundida com obesidade ou linfedema.
Uma revisão recente assinada por pesquisadores como André Faria (ABESO) e Bruno Halpern reforça que a falta de treinamento formal leva muitas mulheres ao autodiagnóstico — e contextualiza o reconhecimento formal do lipedema no CID-11, em 2022.
Epidemiologia
Os dados ainda são escassos. Estimativas populacionais apontam desde 1 caso para cada 72.000 indivíduos, provavelmente subestimado, até 12,3% em um instrumento de triagem aplicado a 253 mulheres no Brasil.
O artigo destaca que subdiagnóstico e diagnóstico incorreto coexistem, resultando em negligência clínica e intervenções sem base em evidências.
Genética e herança
O histórico familiar está presente em 30 a 89% dos casos, e o diagnóstico em crianças menores de 10 anos quase sempre vem acompanhado de familiares afetados. Isso indica herança multifatorial com influência hormonal e ambiental.
Estudos identificam múltiplos loci associados, incluindo variantes em síndromes genéticas (Williams/ELN e Sotos/NSD1), além de achados em painéis multigênicos e sequenciamento de exoma.
Uma variante missense no gene AKR1C1, ligado ao metabolismo de esteroides, reforça a relação entre hormônios sexuais e biologia do tecido adiposo. Análises de GWAS identificaram loci próximos a VEGFA e GRB14-COBLL1. Não há estudos publicados sobre epigenética no lipedema até o momento.
Por que quase sempre em mulheres?
O lipedema surge ou piora em períodos de mudança hormonal (puberdade, gestação, menopausa). Casos em homens são raros e geralmente ocorrem em contextos de hiperestrogenismo ou baixa testosterona.
A revisão propõe um mecanismo envolvendo o receptor de estrogênio α (ERα) e vias fibróticas dependentes de MMP-14, com impacto nos septos do tecido adiposo. Células-tronco derivadas do adiposo (ASCs) de pacientes com lipedema apresentaram resposta diferencial ao estradiol, sugerindo ligação direta entre estrogênio, adipogênese e hipertrofia adipocitária.
Histologia e fisiopatologia
A fisiopatologia envolve alterações estruturais e inflamatórias no tecido adiposo subcutâneo. Em estágios avançados, ocorrem apoptose de adipócitos e fibrose progressiva, o que dificulta a mobilização de gordura e pode explicar a resistência terapêutica.
| ALTERAÇÕES CELULARES Hipertrofia adipocitária, fibrose dérmica e do SAT, deposição de cristais de cálcio no endotélio, infiltrado inflamatório com mastócitos e macrófagos CD45+/CD68+. | MATRIZ EXTRACELULAR Remodelamento com aumento do espaço interfibrilar — possivelmente ligado a fluido intersticial e glicosaminoglicanos (GAGs) — explicando a textura gelatinosa típica. |
Diagnóstico
O diagnóstico é essencialmente clínico. Os principais critérios incluem:
- Distribuição bilateral, simétrica e desproporcional poupando mãos e pés
- Baixa resposta da gordura regional à perda de peso
- Dor, hipersensibilidade e equimoses espontâneas
- Sensação de peso e fadiga nos membros
- Edema mínimo, geralmente não depressível
- Ausência de alívio com elevação do membro
Sinal de Stemmer
| STEMMER POSITIVONão é possível pinçar a prega cutânea na base do 2º dedo → sugere linfedema. Sensibilidade 92%. | STEMMER NEGATIVOPrega cutânea presente → favorece lipedema isolado. Especificidade 57%. |
Papel da DXA
A densitometria de corpo inteiro auxilia na avaliação da distribuição de gordura. A razão gordura pernas/gordura total ≥ 0,384 apresenta sensibilidade de 95%; a razão tronco/pernas ≤ 1,276, especificidade de 93%. É método complementar útil para diagnóstico e seguimento.
Comorbidades e diagnóstico diferencial
A obesidade é a comorbidade mais relevante. Outras associações incluem hipotireoidismo, hipertensão arterial, fibromialgia, depressão, enxaqueca, distúrbios do sono, alergias, transtornos alimentares (relação bidirecional) e hipermobilidade articular.
Na dúvida com insuficiência venosa, busque: edema depressível, prurido, cãibras noturnas, melhora com elevação dos membros e alterações cutâneas, com confirmação por Doppler venoso.
Tratamento
Os objetivos terapêuticos são aliviar a dor, melhorar a função e evitar progressão. O excesso de peso aumenta a sobrecarga articular, o estresse microvascular e linfático, e pode favorecer a progressão para lipolinfedema, reforçando a intervenção precoce.
Dieta e perda de peso
A prescrição deve priorizar perda ponderal, com padrão alimentar rico em fibras, vegetais e proteína moderada, com gorduras mono e poli-insaturadas e restrição de ultraprocessados. Dieta mediterrânea, cetogênica (incluindo VLCKD com fases) e jejum intermitente têm suporte na literatura.
Estudo comparando low-carb vs. low-fat mostrou maior perda de peso e gordura com low-carb, além de melhora mais significativa de dor e qualidade de vida. Perda de ~9% do peso em 3 meses reduziu gordura total em mulheres com obesidade e lipedema — incluindo gordura abdominal e de membros inferiores — sem alterar o padrão de distribuição corporal.
Atividade física e fisioterapia
O exercício é pilar não farmacológico e deve ser adaptado. Um estudo randomizado de 6 semanas com programa multimodal supervisionado mostrou melhora de dor, edema e capacidade funcional. A hidroterapia é útil pela pressão hidrostática.
A Terapia Descongestiva Complexa (CDT) é a base do tratamento conservador, incluindo drenagem linfática manual, compressão (10–20 mmHg no estágio 1; 20–40 mmHg nos estágios 2–3), exercícios miolinfocinéticos e cuidados com a pele.
Medicamentos: atenção redobrada
Glicocorticóides e tiazolidinedionas podem piorar o edema e o ganho de peso. Diuréticos de alça e tiazídicos podem prejudicar a dinâmica linfática. Anticoncepcionais e terapia hormonal não são contraindicados, mas exigem monitoramento.
Cirurgia
A lipoaspiração com técnicas lymphatic-sparing remove o tecido adiposo doente e pode melhorar dor, mobilidade e qualidade de vida, com melhores resultados em pacientes mais jovens. Uma coorte com 860 pacientes demonstrou redução importante da dor (6,99 → 2,24), independente do estágio. Não existem RCTs e não há cura definitiva: a manutenção conservadora é necessária. A cirurgia bariátrica pode ser indicada pelos critérios habituais, mas isoladamente não resolve o lipedema.

